| Lao | |
|---|---|
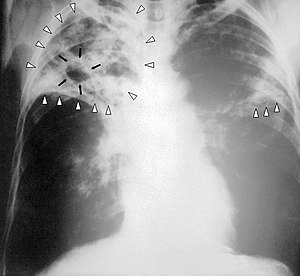 | |
| Ảnh X quang ngực của một bệnh nhân lao thể nặng: các mũi tên màu trắng chỉ nhiễm khuẩn ở cả hai phổi, các mũi tên màu đen chỉ sự hình thành của một khoang | |
| Chuyên khoa | Bệnh truyền nhiễm, phổi học |
| Triệu chứng | Ho dai dẳng, sốt, ho kèm dịch nhầy chứa máu, sụt cân[1] |
| Nguyên nhân | Mycobacterium tuberculosis[1] |
| Yếu tố nguy cơ | Hút thuốc, HIV/AIDS[1] |
| Chẩn đoán | X quang ngực, nuôi cấy, xét nghiệm da tuberculin[1] |
| Chẩn đoán phân biệt | Viêm phổi, histoplasmosis, sarcoidosis, coccidioidomycosis[2] |
| Phòng ngừa | Tầm soát người nguy cơ cao, điều trị người mắc, chủng ngừa bằng BCG [3][4][5] |
| Điều trị | Kháng sinh[1] |
| Số người mắc | 25% dân số (lao tiềm ẩn)[6] |
| Số người chết | 1,5 triệu (2018)[7] |
Lao là bệnh truyền nhiễm thường do vi khuẩn Mycobacterium tuberculosis gây ra.[1] Bệnh chủ yếu tác động đến phổi nhưng cũng có thể đến những bộ phận khác của cơ thể.[1] Đa số trường hợp mắc lao không biểu hiện triệu chứng, gọi là lao tiềm ẩn.[1] Khoảng 10% ca lao tiềm ẩn tiến triển thành lao hoạt tính mà nếu không chữa trị sẽ khiến khoảng một nửa số bệnh nhân tử vong.[1] Triệu chứng điển hình của lao hoạt tính là ho dai dẳng kèm dịch nhầy chứa máu, sốt, đổ mồ hôi đêm, sụt cân.[1] Nếu các cơ quan khác bị nhiễm khuẩn thì triệu chứng sẽ đa dạng hơn.[8]
Lao lây truyền từ người sang người qua không khí khi người bệnh lao hoạt tính ho, khạc nhổ, nói, hay hắt hơi.[1][9] Người mang lao tiềm ẩn không làm bệnh lây lan.[1] Lao hoạt tính thường xảy ra hơn ở người hút thuốc và mắc HIV/AIDS.[1] Cách thức chẩn đoán lao hoạt tính là X quang ngực, cấy dịch cơ thể và khám nghiệm vi mô.[10] Xét nghiệm Mantoux hay xét nghiệm máu giúp chẩn đoán lao tiềm ẩn.[10]
Cách thức phòng bệnh bao gồm tầm soát đối với người nguy cơ cao, phát hiện và điều trị sớm, chủng ngừa bằng vắc-xin BCG (Bacillus Calmette-Guérin).[3][4][5] Người nguy cơ cao là người ở chung nhà, nơi làm việc, và tiếp xúc xã hội với bệnh nhân lao hoạt tính.[4] Chữa trị đòi hỏi sử dụng nhiều loại kháng sinh trong thời gian dài.[1] Tình trạng kháng kháng sinh đang ngày một trở nên đáng lo ngại với tỷ lệ lao đa kháng và lao siêu kháng tăng.[1]
Vào năm 2018 khoảng một phần tư dân số thế giới được cho là mắc lao tiềm ẩn.[6] Mỗi năm có thêm khoảng 1% dân số mắc bệnh.[11] Trong năm 2018 có hơn 10 triệu người bị lao hoạt tính trong đó 1,5 triệu người tử vong,[7] con số khiến lao là bệnh truyền nhiễm gây tử vong hàng đầu.[12] Căn bệnh xuất hiện chủ yếu ở Đông Nam Á (44%), châu Phi (24%), Tây Thái Bình Dương (18%) với hơn 50% ca được chẩn đoán ở tám quốc gia là Ấn Độ (27%), Trung Quốc (9%), Indonesia (8%), Philippines (6%), Pakistan (6%), Nigeria (4%), và Bangladesh (4%).[12] Số ca mắc mới mỗi năm đã giảm kể từ năm 2000.[1] Khoảng 80% dân số ở nhiều nước châu Á, châu Phi xét nghiệm tuberculin dương tính còn với người dân Hoa Kỳ chỉ là 5–10%.[13] Bệnh lao đã có ở người từ thời cổ đại.[14]
Dấu hiệu và triệu chứng

Bệnh lao có thể tác động đến bất kỳ bộ phận nào của cơ thể nhưng phổ biến nhất là phổi (gọi là lao phổi).[8] Lao ngoài phổi xảy ra khi bệnh phát triển ở bên ngoài phổi, dù vậy hai dạng có thể tồn tại đồng thời.[8]
Dấu hiệu và triệu chứng tổng quan gồm có sốt, ớn lạnh, đổ mồ hôi đêm, chán ăn, sụt cân, và mệt mỏi.[8] Ngoài ra còn có thể xuất hiện ngón tay dùi trống rõ rệt.[16]
Phổi
Nếu nhiễm khuẩn lao ở trạng thái hoạt động thì phổi là cơ quan hay bị tác động nhất (khoảng 90% ca).[14][17] Triệu chứng gồm có đau ngực và ho ra đờm kéo dài.[14] Khoảng 25% bệnh nhân không biểu hiện triệu chứng.[14] Đôi khi người bệnh có thể ho ra máu với lượng nhỏ và trong rất ít trường hợp xảy ra vỡ động mạch phổi hay phình mạch Rasmussen dẫn đến chảy máu ồ ạt.[8][18] Lao có thể trở thành bệnh mạn tính và gây sẹo khắp những thùy phổi trên.[8] Những thùy dưới ít bị tác động thường xuyên hơn.[8] Không rõ tại sao có sự khác biệt này,[13] có thể do ở phần phổi trên dẫn khí tốt hơn[13] hoặc dẫn lưu bạch huyết kém hơn.[8]
Ngoài phổi
Ở 15–20% ca hoạt tính, nhiễm khuẩn lan ra ngoài phổi gây nên những dạng lao khác.[19] Chúng được gọi chung là "lao ngoài phổi".[20] Lao ngoài phổi xảy ra phổ biến hơn ở người có hệ miễn dịch suy yếu và trẻ em. Hơn một nửa số ca nhiễm HIV xuất hiện tình trạng này.[20] Các địa điểm nhiểm khuẩn ngoài phổi đáng chú ý là màng phổi (viêm màng phổi do lao), hệ thần kinh trung ương (viêm màng não do lao), hệ bạch huyết (lao hạch cổ), hệ niệu sinh dục (lao niệu sinh dục), xương và khớp (lao cột sống). Lao kê là một dạng lao có tiềm năng lan rộng và nghiêm trọng hơn,[8] hiện chiếm khoảng 10% trường hợp lao ngoài phổi.[21]
Tác nhân
Vi khuẩn lao
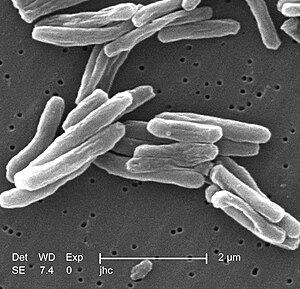
Tác nhân chủ yếu gây bệnh lao là Mycobacterium tuberculosis, một trực khuẩn nhỏ không động, hiếu khí.[8] Việc sở hữu hàm lượng lipid cao lý giải cho nhiều đặc điểm lâm sàng độc nhất của chúng.[22] Chúng phân chia cứ 16 đến 20 tiếng một lần, tốc độ cực kỳ chậm so với những vi khuẩn khác thường phân chia trong chưa đến một tiếng.[23] Mycobacterium có một màng ngoài hai lớp lipid.[24] Nếu tiến hành nhuộm Gram thì M. tuberculosis hoặc "Gram dương" rất yếu hoặc không lưu giữ thuốc nhuộm do hàm lượng mycolic acid và lipid cao của thành tế bào.[25] M. tuberculosis có thể chống chịu các chất tẩy uế yếu và sống sót trong môi trường khô vài tuần. Ngoài tự nhiên, M. tuberculosis chỉ có thể sinh trưởng trong tế bào của sinh vật chủ nhưng chúng có thể được nuôi trong phòng thí nghiệm.[26]
Các nhà khoa học có thể nhận diện vi khuẩn lao dưới kính hiển vi nhờ tiến hành nhuộm các mẫu đờm dãi. Vì M. tuberculosis lưu lại những chất nhuộm nhất định kể cả sau khi được xử lý bằng dung dịch acid nên nó được xếp vào loại trực khuẩn kháng acid.[13][25] Kỹ thuật nhuộm kháng acid phổ biến nhất là nhuộm Ziehl–Neelsen[27] và nhuộm Kinyoun khiến trực khuẩn có màu đỏ sáng nổi bật trên nền xanh.[28] Nhuộm auramine-rhodamine[29] và soi hiển vi huỳnh quang[30] cũng được áp dụng.
Tổ hợp M. tuberculosis bao gồm bốn Mycobacterium gây lao khác: M. bovis, M. africanum, M. canetti, và M. microti.[31] M. africanum không phổ biến nhưng là tác nhân gây lao đáng kể ở những vùng châu Phi.[32][33] M. bovis từng là nguyên nhân phổ biến nhưng đã bị diệt trừ gần như hoàn toàn từ khi sữa thanh trùng xuất hiện và không còn là vấn đề ở các nước phát triển.[13][34] M. canetti hiếm thấy và dường như hạn chế ở Sừng châu Phi, dù vậy đã quan sát thấy một vài ca ở những người châu Phi di cư.[35][36] M. microti cũng không phổ biến và gần như chỉ thấy ở người bị suy giảm miễn dịch, dù vậy độ thịnh hành của nó có thể bị đánh giá thấp đáng kể.[37]
Còn những Mycobacterium gây bệnh khác được biết là M. leprae, M. avium, và M. kansasii. M. avium và M. kansasii thuộc nhóm Mycobacterium không điển hình. Loại này không gây lao hay phong mà gây những bệnh phổi khác tương tự lao.[38]
Lây truyền
Khi người bệnh lao hoạt tính ho, hắt hơi, nói, hát, hay khạc nhổ, họ bắn ra những giọt aerosol có đường kính 0,5 đến 5,0 µm chứa mầm bệnh. Một lần hắt hơi có thể bắn ra tới 40.000 giọt.[39] Chỉ một giọt cũng có thể truyền bệnh bởi số lượng vi khuẩn cần để sinh bệnh là rất ít (dưới 10 vi khuẩn).[40]
Người tiếp xúc gần, thường xuyên, thời gian dài với người bị lao có nguy cơ nhiễm bệnh rất cao với tỷ lệ lây nhiễm ước tính 22%.[41] Một người mắc lao hoạt tính không chữa trị có thể lây cho 10 đến 15 người (hoặc hơn) trong một năm.[42] Sự lây nhiễm chỉ xảy ra từ người mắc lao hoạt tính, người mang lao tiềm ẩn không được xem là nguồn lây.[13] Xác suất lây truyền từ người này sang người khác phụ thuộc vào một số yếu tố bao gồm số giọt bắn mà người bệnh phát ra, độ thông thoáng của môi trường, thời gian tiếp xúc, độc lực của chủng M. tuberculosis, năng lực miễn dịch của người không bị bệnh, và những yếu tố khác.[43] Chuỗi lây truyền người sang người có thể ngăn chặn bằng biện pháp cách ly người bệnh lao hoạt tính và điều trị bằng thuốc kháng lao. Sau khoảng hai tuần điều trị hiệu quả thì nhìn chung đối tượng mang vi khuẩn không đề kháng không còn là nguồn lây.[41] Một người mới nhiễm lao thường phải sau ba đến bốn tuần mới có thể lây nhiễm cho người khác.[44]
Yếu tố nguy cơ
Bệnh hoạt tính
Yếu tố nguy cơ hàng đầu trên toàn cầu là HIV, 13% bệnh nhân lao nhiễm HIV.[45] Vấn đề này nghiêm trọng ở châu Phi hạ Sahara nơi có tỷ lệ nhiễm HIV cao.[46][47] 30% người đồng nhiễm lao và HIV bệnh phát triển thành thể hoạt tính,[16] trong khi tỷ lệ này ở người không nhiễm HIV là 5–10%.[16]
Sử dụng những thuốc nhất định như corticosteroid và infliximab là một yếu tố nguy cơ quan trọng khác, đặc biệt ở các nước phát triển.[14]
Yếu tố nguy cơ khác bao gồm: nghiện rượu,[14] hút thuốc lá (nguy cơ tăng gấp đôi),[48] tiểu đường (nguy cơ tăng gấp ba),[49] bụi phổi silic (nguy cơ tăng gấp 30 lần),[50] ô nhiễm không khí trong nhà, suy dinh dưỡng, nhỏ tuổi,[51] mới mắc lao gần đây, sử dụng ma túy, bệnh thận nặng, nhẹ cân, cấy ghép nội tạng, ung thư đầu cổ,[52] và nhạy cảm gen.[53]
Nhiễm khuẩn
Nguy cơ nhiễm khuẩn gia tăng ở người hút thuốc lá và trẻ em.[51]
Bệnh sinh

Khoảng 90% người nhiễm M. tuberculosis không có triệu chứng hay gọi là mắc lao tiềm ẩn[54] và khả năng bệnh tiến triển đến dạng hoạt tính chỉ là 10% trong suốt cuộc đời.[55] Ở người nhiễm HIV nguy cơ xuất hiện lao hoạt tính tăng gần 10% một năm.[55] Nếu không được điều trị hiệu quả, tỷ lệ tử vong ở những ca hoạt tính lên tới 66%.[42]
Nhiễm khuẩn lao bắt đầu khi vi khuẩn đến túi khí phế nang của phổi, tại đó chúng xâm nhập và sinh sôi trong thể nội bào của đại thực bào phế nang.[13][56][57] Đại thực bào xác định vi khuẩn là ngoại xâm và cố gắng tiêu diệt chúng thông qua sự thực bào. Trong quá trình này, vi khuẩn bị đại thực bào bao bọc và nhốt tạm thời trong một túi có màng bao gọi là thể thực bào. Tiếp đó thể thực bào kết hợp với tiêu thể tạo ra thực bào-tiêu thể (hay nội tiêu thể). Trong nội tiêu thể, tế bào nỗ lực sử dụng những dạng oxy phản ứng và acid để giết vi khuẩn. Tuy nhiên, M. tuberculosis có một bao mycolic acid dày, sáp bảo vệ nó khỏi những độc chất mà tế bào sản sinh. M. tuberculosis có thể sinh sôi bên trong đại thực bào và cuối cùng tiêu diệt đại thực bào.
Vị trí nhiễm khuẩn đầu tiên ở phổi gọi là tụ điểm Ghon nhìn chung nằm ở phần trên của thùy dưới hoặc phần dưới của thùy trên.[13] Lao phổi còn có thể xảy ra do nhiễm trùng từ dòng máu tại vị trí được gọi là tụ điểm Simon thường thấy ở đỉnh phổi.[58] Thông qua đường máu vi khuẩn còn có thể lan đến những địa điểm xa hơn như hạch ngoại vi, thận, não, và xương.[13][59] Căn bệnh có thể tác động đến mọi bộ phận của cơ thể, dù vậy nó hiếm khi ảnh hưởng đến tim, cơ xương, tụy, hay giáp.[60]
Lao được xếp vào nhóm các bệnh viêm u hạt. Đại thực bào, tế bào dạng biểu mô, tế bào T, tế bào B, và nguyên bào sợi tập hợp hình thành nên u hạt với bạch huyết bào bao quanh đại thực bào bị nhiễm. Khi những đại thực bào khác tấn công đại thực bào bị nhiễm, chúng hợp nhất thành một tế bào đa nhân khổng lồ trong khoang phế nang. U hạt có thể ngăn vi khuẩn phát tán và tạo môi trường cục bộ cho các tế bào của hệ miễn dịch tương tác.[62] Tuy nhiên, chứng cứ gần đây hơn gợi ý vi khuẩn lợi dụng u hạt để tránh né bị hệ miễn dịch của vật chủ tiêu diệt. Đại thực bào và tế bào tua trong u hạt không thể trình diện kháng nguyên đến bạch huyết bào nên phản ứng miễn dịch bị kìm hãm.[63] Vi khuẩn bên trong u hạt có thể trở nên bất hoạt dẫn đến nhiễm khuẩn tiềm ẩn. Một đặc điểm khác của u hạt là hoại tử phát triển ở tâm của nốt lao. Nhìn bằng mắt thường nó trông như phô mai trắng mềm và được gọi là hoại tử phô mai.[62]
Nếu vi khuẩn lao xâm nhập dòng máu từ một vùng mô tổn thương thì chúng có thể lan ra khắp cơ thể và tạo ra nhiều tụ điểm nhiễm khuẩn có dạng nốt trắng nhỏ ở mô.[64] Dạng lao nghiêm trọng này được gọi là lao kê phổ biến nhất ở trẻ em và người nhiễm HIV.[65] Tỷ lệ tử vong đối với lao dạng lan tỏa này là cao kể cả có chữa trị (khoảng 30%).[21][66]
Ở nhiều người tình trạng nhiễm khuẩn lúc nặng lên lúc thuyên giảm. Hoại tử và sự hủy hoại mô thường được cân bằng bởi chữa lành và xơ hóa.[62] Thế chỗ mô bị tác động là sẹo và các khoang chứa đầy vật chất hoại tử phô mai. Trong thời gian bệnh phát tác (lao hoạt tính), một số khoang này nhập vào đường khí và vật chất có thể được ho ra. Vật chất chứa vi khuẩn sống nên có thể làm lây bệnh. Chữa trị bằng kháng sinh phù hợp giúp diệt vi khuẩn tạo điều kiện cho sự phục hồi diễn ra. Khi ấy những vùng bị tác động cuối cùng sẽ được mô sẹo thay thế.[62]
Chẩn đoán

Lao hoạt tính
Chỉ dựa vào dấu hiệu và triệu chứng thì khó mà chẩn đoán lao hoạt tính.[67] Bệnh cũng khó chẩn đoán ở người có hệ miễn dịch suy yếu.[68] Tuy nhiên chẩn đoán nên được xem xét ở người có dấu hiệu của bệnh phổi hoặc triệu chứng thể tạng kéo dài hơn hai tuần.[68] X quang ngực và cấy đờm để tìm trực khuẩn kháng acid là bước đánh giá điển hình ban đầu.[68] Xét nghiệm giải phóng interferon gamma (IGRA) và xét nghiệm da tuberculin ít được áp dụng ở đa số các nước đang phát triển.[69][70] IGRA có những mặt hạn chế ở người nhiễm HIV.[70][71]
Chẩn đoán kết luận lao hoạt tính được thực hiện bằng cách nhận dạng M. tuberculosis trong một mẫu lâm sàng (đờm, mủ, hay sinh thiết mô). Tuy nhiên, quá trình nuôi cấy sinh vật sinh trưởng chậm này có thể mất từ hai đến sáu tuần với mẫu máu hay đờm.[72] Do đó điều trị thường được khởi động trước khi xác minh vi khuẩn trong mẫu.[73]
Các xét nghiệm khuếch đại nucleic acid và adenosine deaminase có thể giúp chẩn đoán nhanh lao hoạt tính.[67] Tuy nhiên chúng không thường xuyên được khuyến cáo do ít khi thay đổi cách thức xử trị đối với bệnh nhân.[73] Xét nghiệm máu để tìm kháng thế không nhạy hoặc đặc hiệu nên không được khuyến cáo.[74]
Lao tiềm ẩn
Xét nghiệm da tuberculin hay xét nghiệm Mantoux thường được áp dụng để kiểm tra người có nguy cơ mắc lao cao.[68] Người mà đã từng dùng vắc-xin Bacille Calmette-Guerin có thể nhận kết quả dương tính giả.[75] Xét nghiệm này còn có thể cho ra âm tính giả ở người bị sarcoidosis, u lympho Hodgkin, suy dinh dưỡng, và đáng kể nhất là lao hoạt tính.[13] Nếu xét nghiệm Mantoux có kết quả dương tính thì xét nghiệm giải phóng interferon-gamma thực hiện trên mẫu máu được khuyến cáo.[73] IGRA không bị ảnh hưởng bởi tình trạng chủng ngừa hay hầu hết khuẩn myco môi trường nên tỷ lệ dương tính giả là thấp.[76] Tuy nhiên M. szulgai, M. marinum, và M. kansasii có ảnh hưởng đến IGRA.[77] Các xét nghiệm này có thể làm tăng độ nhạy khi áp dụng cùng xét nghiệm da nhưng nếu dùng một mình thì độ nhạy có thể kém hơn xét nghiệm da.[78]
Tổ Công tác Dịch vụ Phòng ngừa Hoa Kỳ (USPSTF) khuyến cáo tầm soát người có nguy cơ cao mắc lao tiềm ẩn bằng xét nghiệm da tuberculin hoặc các xét nghiệm giải phóng interferon-gamma.[79] Có một số ý kiến đề nghị xét nghiệm nhân viên chăm sóc sức khỏe song không có bằng chứng đáng tin cậy chỉ ra lợi ích của việc làm này.[80] Trung tâm Kiểm soát và Phòng ngừa Bệnh tật (CDC) ngừng khuyến cáo xét nghiệm hàng năm đối với nhân viên chăm sóc sức khỏe không có tiếp xúc vào năm 2019.[81]
Phòng ngừa
Các nỗ lực kiểm soát và phòng ngừa lao chủ yếu dựa vào chủng ngừa trẻ nhỏ, phát hiện và điều trị thỏa đáng những trường hợp lao hoạt tính.[14] Tổ chức Y tế Thế giới (WHO) đã đạt một vài thành tựu với những phác đồ điều trị cải tiến cùng sự giảm nhẹ số ca mắc.[14]
Vắc-xin
Vắc-xin duy nhất hiện sẵn có là Bacillus Calmette-Guérin (BCG).[82] BCG giúp giảm 20% nguy cơ nhiễm khuẩn ở trẻ em và 60% nguy cơ bệnh tiến triển thành dạng hoạt tính.[83] Đây là vắc-xin được sử dụng phổ biến nhất trên thế giới với hơn 90% trẻ em được tiêm phòng.[14] Hiệu quả miễn dịch do vắc-xin cung cấp suy giảm sau khoảng 10 năm.[14] Ở Canada, Tây Âu, và Hoa Kỳ lao không phổ biến nên BCG chỉ được áp dụng cho người nguy cơ cao.[84][85][86] Một lý do chống lại việc sử dụng vắc-xin là nó khiến xét nghiệm da tuberculin dương tính giả, làm giảm lợi ích tầm soát của xét nghiệm.[86] Con người đang phát triển thêm một số loại vắc-xin mới.[14]
Vắc-xin MVA85A bổ sung với BCG không hiệu quả trong phòng ngừa lao.[87]
Sức khỏe cộng đồng
Vào năm 1993 Tổ chức Y tế Thế giới đã tuyên bố lao là "tình trạng y tế khẩn cấp toàn cầu"[14] và trong năm 2006 Kế hoạch Toàn cầu Ngăn chặn Bệnh lao được phát triển với mục tiêu cứu sống 14 triệu người đến năm 2015.[88] Một số mục tiêu đề ra đã không đạt được vào năm 2015, chủ yếu do lao liên hệ HIV gia tăng và sự nổi lên của lao kháng đa thuốc.[14] Hội Lồng ngực Hoa Kỳ đã xây dựng một hệ thống phân loại lao được sử dụng chủ yếu trong các chương trình sức khỏe cộng đồng.[89]
Điều trị
Cách điều trị lao là dùng kháng sinh để diệt vi khuẩn. Trị bệnh hiệu quả không dễ do cấu trúc và thành phần hóa học không bình thường của thành tế bào vi khuẩn cản trở thuốc hấp thu và làm mất tác dụng của nhiều kháng sinh.[90]
Phương pháp điều trị tốt nhất đối với lao hoạt tính là dùng kết hợp một vài loại kháng sinh để làm giảm nguy cơ vi khuẩn tiến hóa kháng kháng sinh.[14] Việc thường xuyên sử dụng rifabutin thay vì rifampicin ở bệnh nhân đồng nhiễm lao và HIV không rõ có đem lại lợi ích.[91]
Lao tiềm ẩn
Lao tiềm ẩn được chữa bằng isoniazid hoặc rifampin, hay kết hợp isoniazid với rifampicin hoặc rifapentine.[92][93][94] Thời gian chữa trị là ba đến chín tháng tùy vào loại thuốc sử dụng.[43][92][95][94] Việc điều trị nhằm mục đích ngăn ngừa lao phát triển thành dạng hoạt tính trong tương lai.[96] Giáo dục hay hướng dẫn có thể giúp cải thiện tỷ lệ hoàn thành chữa trị lao tiềm ẩn.[97]
Mới phát bệnh
Lao phổi mới khởi phát được khuyến cáo điều trị bằng sử dụng kháng sinh kết hợp trong sáu tháng, cụ thể rifampicin, isoniazid, pyrazinamide, ethambutol cho hai tháng đầu và rifampicin cùng isoniazid cho bốn tháng sau.[14] Nếu vi khuẩn đề kháng isoniazid đáng kể thì thêm ethambutol cho bốn tháng cuối như phương án thay thế.[14] Điều trị bằng thuốc kháng lao trong ít nhất sáu tháng có tỷ lệ thành công cao hơn là điều trị ít hơn sáu tháng, dù vậy khác biệt là không đáng kể. Người muốn rút ngắn thời gian điều trị có thể chọn phác đồ ngắn hơn.[98] Tuy nhiên không có bằng chứng ủng hộ những phác đồ điều trị lao ngắn hơn sáu tháng.[99]
Bệnh tái phát
Nếu lao tái phát thì bước quan trọng cần làm trước khi quyết định điều trị là xét nghiệm để xác định vi khuẩn nhạy cảm với loại kháng sinh nào.[14] Trường hợp phát hiện thấy lao kháng đa thuốc thì khuyến cáo điều trị bằng ít nhất bốn loại kháng sinh hữu hiệu trong 18 đến 24 tháng.[14]
Quản lý bệnh nhân
Liệu pháp quan sát trực tiếp, hay bên cung cấp dịch vụ chăm sóc sức khỏe theo dõi quá trình người bệnh sử dụng thuốc, được Tổ chức Y tế Thế giới khuyến nghị nhằm làm giảm số lượng người sử dụng kháng sinh không phù hợp.[100] Tuy nhiên không có bằng chứng đáng tin cậy chỉ ra liệu pháp này làm tăng số người được chữa khỏi hay số người hoàn thành đúng phác đồ điều trị.[101] Chứng cứ nửa vời gợi ý không có sự khác biệt giữa việc người bệnh được quan sát ở nhà với ở phòng khám, bởi thành viên gia đình hay nhân viên chăm sóc sức khỏe.[101] Các phương pháp nhắc nhở bệnh nhân về tính chất quan trọng của việc điều trị có thể mang lại sự cải thiện nhỏ nhưng quan trọng.[102] Không có đủ bằng chứng ủng hộ liệu pháp bao hàm rifampicin gián đoạn, thực hiện hai đến ba lần một tuần đem lại hiệu quả tương tự như phác đồ hàng ngày trong nâng cao tỷ lệ chữa khỏi và làm giảm tỷ lệ tái phát.[103] Cũng không có đủ bằng chứng chỉ ra phác đồ gián đoạn hai hay ba lần một tuần có hiệu quả tương tự phác đồ thường ngày trong điều trị lao ở trẻ em.[104]
Kháng thuốc
Đề kháng nguyên phát xảy ra khi một người nhiễm phải chủng vi khuẩn lao kháng thuốc. Đề kháng thứ phát có thể xuất hiện ở người hoàn toàn mẫn cảm với M. tuberculosis trong thời gian điều trị do điều trị không phù hợp, không tuân thủ phác đồ quy định, hay sử dụng thuốc kém chất lượng.[105] Lao kháng thuốc là vấn đề sức khỏe cộng đồng nghiêm trọng ở nhiều nước đang phát triển bởi việc chữa trị sẽ lâu hơn và đòi hỏi thêm những thuốc đắt tiền. Lao kháng đa thuốc (lao đa kháng) được định nghĩa là dạng lao đề kháng hai loại thuốc hàng đầu hiệu quả nhất là rifampicin và isoniazid. Lao siêu kháng thuốc kháng thêm ba trong số sáu loại thuốc hạng hai trở lên.[106] Lao kháng thuốc hoàn toàn là dạng kháng tất cả các thuốc được dùng hiện tại.[107] Ca kháng hoàn toàn đầu tiên được quan sát vào năm 2003 ở Ý[108] nhưng sau đó không thấy báo cáo phổ biến cho tới năm 2012.[107][109] Dạng này cũng đã được phát hiện ở Iran và Ấn Độ.[110][111] Bedaquiline được ủng hộ không quả quyết cho sử dụng đối phó lao đa kháng.[112]
Lao siêu kháng hay lao kháng thuốc diện rộng là một trong mười trường hợp lao đa kháng. Các ca lao siêu kháng đã được nhận biết ở hơn 90% quốc gia.[110] Linezolid có đôi chút hiệu quả trong điều trị người mắc lao siêu kháng song tác dụng phụ và việc ngưng thuốc diễn ra phổ biến.[113]
Tiên lượng
Tình trạng nhiễm khuẩn tiến triển thành bệnh biểu hiện rõ rệt khi vi khuẩn đánh bại hệ miễn dịch và bắt đầu sinh sôi. Ở lao nguyên phát (khoảng 1–5% ca), điều này xảy ra không lâu sau lần nhiễm khuẩn ban đầu.[13] Tuy nhiên đa số trường hợp là nhiễm khuẩn tiềm ẩn kèm theo không có triệu chứng rõ rệt.[13] 5–10% ca lao tiềm ẩn phát triển thành lao hoạt tính, thường là nhiều năm sau thời điểm nhiễm khuẩn.[16]
Nguy cơ vi khuẩn tái hoạt động gia tăng ở người có hệ miễn dịch suy yếu do ức chế miễn dịch hay nhiễm HIV. Người mà đồng thời nhiễm M. tuberculosis và HIV có rủi ro phát bệnh tăng đến 10% một năm.[13] Các nghiên cứu vận dụng lấy dấu DNA của những chủng M. tuberculosis chỉ ra tái nhiễm khuẩn góp phần khiến lao tái phát đáng kể hơn suy nghĩ trước đây,[114] ước tính là nguyên nhân của hơn 50% trường hợp tái phát ở những vùng mà lao phổ biến.[115] Tính đến năm 2008, tỷ lệ tử vong khi mắc lao là khoảng 4%, giảm từ 8% năm 1995.[14]
Người dương tính với lao phổi mà không đồng nhiễm HIV thì sau 5 năm không điều trị, 50-60% trường hợp tử vong còn 20-25% tự khỏi. Lao gần như luôn gây tử vong ở người đồng nhiễm HIV không chữa trị và tỷ lệ tử vong cũng gia tăng kể cả có điều trị HIV bằng liệu pháp kháng retrovirus.[116]
Lịch sử
Bệnh lao đã có từ thời cổ đại.[14] M. tuberculosis cổ nhất được phát hiện rõ ràng trong di hài của bò bison ở Wyoming chỉ ra căn bệnh đã tồn tại vào khoảng 17.000 năm trước.[117] Tuy nhiên không rõ bệnh lao có nguồn gốc từ bò sau đó lây sang người hay lao ở người và bò cùng tách ra từ một tổ tiên chung.[118] Công tác so sánh gen của nhóm M. tuberculosis ở người với nhóm M. tuberculosis ở động vật gợi ý con người không nhiễm vi khuẩn từ động vật trong tiến trình thuần hóa như các nhà nghiên cứu từng nghĩ trước đó. Cả hai chủng vi khuẩn lao đều có cùng tổ tiên mà có thể đã nhiễm vào người trước Cách mạng đồ đá mới.[119] Tàn tích xương cốt cho thấy một số người tiền sử (4000 trước CN) mắc lao và các nhà nghiên cứu đã phát hiện hiện tượng phân hủy do lao trong xương sống của những xác ước Ai Cập có niên đại từ 3000 đến 2400 trước CN.[120] Các nghiên cứu di truyền gợi ý sự hiện diện của căn bệnh ở người châu Mỹ từ khoảng năm 100.[121]
Trước Cách mạng Công nghiệp, dân gian thường liên hệ bệnh lao với ma cà rồng. Khi một thành viên gia đình qua đời bởi căn bệnh, những thành viên nhiễm bệnh khác sẽ dần dần suy nhược. Con người tin điều này là do người bệnh ban đầu hút sinh lực từ những thành viên gia đình khác.[122]
Mặc dù Richard Morton đã xác lập dạng phổi liên hệ với u lao là tình trạng bệnh lý vào năm 1689[123][124] nhưng bởi triệu chứng đa dạng nên lao chưa được nhận biết là một bệnh đơn lẻ cho tới thập niên 1820. Vào năm 1720 Benjamin Marten phỏng đoán căn bệnh gây bởi vi khuẩn lây lan giữa những người sống gần nhau.[125] Tới năm 1819 René Laennec khẳng định u lao là nguyên nhân gây lao phổi.[126] Tên bệnh được Johann Lukas Schönlein công bố lần đầu năm 1832 (tiếng Đức: Tuberkulose).[127][128] Giai đoạn 1838 đến 1845, John Croghan, chủ sở hữu hang Mammoth ở Kentucky từ 1839 trở đi, đã đưa một số lượng người mắc lao vào trong hang với hy vọng chữa khỏi căn bệnh nhờ nhiệt độ ổn định và không khí trong lành của hang, song họ qua đời trong vòng một năm.[129] Hermann Brehmer mở viện điều dưỡng lao đầu tiên vào năm 1859 ở Görbersdorf (nay là Sokołowsko) ở Silesia.[130] Vào năm 1865 Jean Antoine Villemin chứng minh lao có thể lây qua tiêm truyền từ người sang động vật và giữa động vật với nhau.[131] (phát hiện của Villemin được John Burdon-Sanderson xác minh vào năm 1867 và 1868.[132])
Robert Koch nhận dạng và mô tả M. tuberculosis, vi khuẩn gây bệnh lao, vào ngày 24 tháng 3 năm 1882.[133] Ông đã được trao giải Nobel sinh lý học hay y học vào năm 1905 nhờ phát hiện này.[134] Koch không tin bệnh lao ở người và bò là tương tự nhau, điều khiến việc công nhận sữa nhiễm khuẩn là nguồn gây bệnh bị trì hoãn. Trong những năm đầu thập niên 1900 rủi ro lây truyền từ sữa nhiễm khuẩn đã giảm đi nhiều sau khi quá trình thanh trùng được ứng dụng. Koch thông báo một chiết xuất glycerine của trực khuẩn lao là phương thuốc chữa bệnh vào năm 1890. Mặc dù không hiệu quả song sau này nó đã được ứng dụng làm xét nghiệm tầm soát sự hiện diện của lao tiền triệu chứng.[135] Ngày 24 tháng 3 hàng năm được chọn là Ngày Thế giới phòng chống Lao, kỷ niệm thời điểm công bố khoa học ban đầu của Koch.
Albert Calmette và Camille Guérin đạt thành công thực sự đầu tiên trong chủng ngừa bệnh lao vào năm 1906 với việc sử dụng chủng vi khuẩn ở bò bị làm yếu. Vắc-xin có tên BCG được dùng lần đầu trên người vào năm 1921 ở Pháp[136] song phải đến sau Chiến tranh thế giới thứ Hai mới được chấp nhận rộng rãi ở Mỹ, Anh, và Đức.[137]
Hồi thế kỷ 19 và đầu thế kỷ 20, nỗi lo bệnh lao lan rộng trong cộng đồng khi căn bệnh phổ biến ở nhóm dân cư nghèo đô thị. Cứ một trong bốn người tử vong ở Anh vào năm 1815 thì là do bệnh lao. Tỷ lệ này ở Pháp năm 1918 là một trên sáu. Sau khi được xác minh có tính lây nhiễm vào thập niên 1880, lao được xếp vào nhóm bệnh phải khai báo ở Anh. Các chiến dịch được khởi động để ngăn chặn hành vi khạc nhổ nơi công cộng và người nghèo mắc bệnh được động viên vào viện điều dưỡng giống nhà tù (viện điều dưỡng cho tầng lớp trung và thượng lưu có điều kiện chăm sóc tốt đáng kể).[130] Mặc cho những lợi ích từ không khí trong lành ở viện điều dưỡng thì gần 50% bệnh nhân đã qua đời trong vòng năm năm kể cả dưới những điều kiện tốt nhất.[130] Hội đồng Nghiên cứu Y tế hồi mới thành lập ở Anh năm 1913 tập trung vào nghiên cứu bệnh lao.[138]
Ở châu Âu, tỷ lệ mắc lao bắt đầu gia tăng vào đầu những năm 1600 đến đỉnh điểm vào những năm 1800 khi nó là nguyên nhân của gần 25% trường hợp tử vong.[139] Trong thế kỷ 18 và 19, lao đã trở thành dịch bệnh ở châu Âu và biểu hiện diễn biến theo mùa.[140][141] Đến thập niên 1950 tỷ lệ tử vong ở châu Âu đã giảm khoảng 90%.[142] Những tiến bộ trong vệ sinh, chủng ngừa, cùng các biện pháp sức khỏe cộng đồng khác đã bắt đầu làm giảm tỷ lệ mắc lao trước cả khi có streptomycin và các loại kháng sinh khác, dù vậy căn bệnh vẫn là một hiểm họa đáng kể.[142] Vào năm 1946 sự phát triển của streptomycin đã biến việc điều trị và chữa khỏi hiệu quả bệnh lao thành hiện thực. Trước khi có streptomycin, cách chữa duy nhất là can thiệp phẫu thuật, bao gồm "kỹ thuật bơm khí màng phổi" nhằm làm xẹp phổi nhiễm cho nó nghỉ ngơi tạo điều kiện giúp tổn thương lao lành lại.[143]
Vì sự nổi lên của lao kháng đa thuốc, phẫu thuật đã được tái áp dụng cho một số trường hợp nhiễm lao nhất định. Việc làm bao gồm loại bỏ các ổ nhiễm khuẩn trong phổi nhằm làm giảm số lượng vi khuẩn và khiến số vi khuẩn còn lại tăng tiếp xúc với kháng sinh trong dòng máu.[144] Sự xuất hiện của các chủng vi khuẩn lao kháng thuốc trong thập niên 1980 đã chấm dứt hy vọng loại trừ hoàn toàn bệnh lao. Việc căn bệnh trỗi dậy sau đó là nguyên nhân khiến Tổ chức Y tế Thế giới tuyên bố tình trạng khẩn cấp toàn cầu vào năm 1993.[145]
Xã hội và văn hóa
Các nỗ lực sức khỏe cộng đồng
Tổ chức Y tế Thế giới (WHO), Quỹ Bill & Melinda Gates, và chính phủ Hoa Kỳ từng trợ cấp cho hoạt động xét nghiệm chẩn đoán lao phản ứng nhanh ở các quốc gia thu nhập thấp và trung bình.[146][147][148] Xét nghiệm không chỉ nhanh nhạy mà còn có thể xác định những trường hợp kháng rifampicin, dấu hiệu tiềm tàng của lao đa kháng, đồng thời đạt độ chính xác ở cả người nhiễm HIV.[146][149] Nhiều địa bàn nghèo tài nguyên chỉ có thể tiếp cận soi kính hiển vi đờm.[150]
Ấn Độ thường là quốc gia có tổng số ca mắc lao nhiều nhất thế giới, một phần do kiểm soát bệnh kém trong khu vực y tế công cộng và tư nhân. Chính phủ Ấn Độ đã sáng lập chương trình kiểm soát bệnh lao từ năm 1962[151] và nó vẫn tiếp tục phát triển cho đến ngày nay.
Tiến độ chậm chạp dẫn đến tâm lý thất vọng, như giám đốc điều hành của Quỹ Toàn cầu Phòng chống AIDS, Lao và Sốt rét biểu lộ: "chúng ta có công cụ để khiến lao không còn là dịch bệnh và hiểm họa sức khỏe cộng đồng trên hành tinh, nhưng chúng ta không làm điều đó."[110] Một số tổ chức quốc tế đang thúc đẩy đòi hỏi sự minh bạch hơn trong điều trị và nhiều quốc gia đang thi hành báo cáo ca bệnh bắt buộc lên chính phủ, tuy vậy tính tuân thủ thường không được đảm bảo. Các nhà cung cấp dịch vụ chữa bệnh thương mại đôi khi có thể kê thừa thuốc hạng hai hay điều trị bổ sung không cần thiết khiến cho cần phải có thêm những quy định.[110] Chính phủ Brazil cung cấp dịch vụ chăm sóc bệnh nhân lao trên toàn quốc, điều giúp giảm thiểu vấn đề này.[110] Song ngược lại, tỷ lệ nhiễm lao giảm có thể không liên quan đến số lượng chương trình nhắm đến làm giảm tỷ lệ nhiễm mà lại gắn với sự gia tăng trong thu nhập, giáo dục, và sức khỏe dân số.[110] Theo tính toán của Ngân hàng Thế giới năm 2009 thì căn bệnh gây tổn thất hơn 150 tỷ đô-la mỗi năm ở những nước chịu gánh nặng hàng đầu.[110]
Không có đủ dữ liệu chỉ ra truy vết tiếp xúc tích cực giúp cải thiện tỷ lệ phát hiện ca nhiễm lao.[152] Hành động can thiệp như thăm viếng từng nhà, tờ rơi giáo dục, chiến lược truyền thông đại chúng, những buổi đào tạo có thể làm tăng tỷ lệ phát hiện lao trong ngắn hạn.[153] Không có nghiên cứu so sánh phương pháp truy vết tiếp xúc mới như phân tích mạng xã hội với những phương pháp truy vết tiếp xúc hiện có.[154]
Sự kỳ thị
Tiến độ chậm chạp trong phòng chống lao có thể một phần do thái độ kỳ thị liên quan đến căn bệnh.[110] Sự kỳ thị có thể bắt nguồn từ nỗi sợ bị lây nhiễm từ người mắc bệnh. Tâm lý này còn khả năng phát sinh do mối liên hệ giữa bệnh lao với nghèo đói và AIDS.[110] Hành động có thể là thực tế hay cảm nhận, ví dụ như ở Ghana người mắc lao bị cấm tham gia tụ họp công cộng.[155]
Sự kỳ thị có thể dẫn đến việc trì hoãn đi điều trị,[110] tuân thủ kém phác đồ, và thành viên gia đình che giấu nguyên nhân gây tử vong[155] – tạo cơ hội cho bệnh lây lan thêm.[110] Tuy nhiên ngược lại thì ở Nga kỳ thị lại liên hệ với tăng cường tuân thủ phác đồ điều trị.[155] Kỳ thị bệnh lao còn tác động đến những cá nhân bị gạt ra lề xã hội đến một mức độ lớn hơn và khác nhau giữa các khu vực.[155]
Một biện pháp có thể làm giảm sự kỳ thị là xúc tiến các "hội nhóm bệnh lao", nơi những người mắc bệnh có thể chia sẻ kinh nghiệm và đề nghị giúp đỡ hay tư vấn.[155] Một số nghiên cứu chỉ ra các chương trình giáo dục về bệnh lao có tác dụng làm giảm bớt sự kỳ thị và qua đó giúp thúc đẩy ý thức tuân thủ điều trị.[155] Mặc dù vậy chưa có nghiên cứu về quan hệ giữa mức độ kỳ thị và tỷ lệ tử vong, những nỗ lực tương tự nhằm làm giảm sự kỳ thị xung quanh bệnh AIDS đạt hiệu quả rất ít.[155] Một số ý kiến cho rằng kỳ thị còn tồi tệ hơn căn bệnh và các nhà cung cấp dịch vụ chăm sóc sức khỏe có thể vô tình thúc đẩy sự kỳ thị do bệnh nhân lao thường bị cho là khó khăn hay nói cách khác là không mong muốn.[110] Sự hiểu biết đầy đủ hơn về khía cạnh văn hóa và xã hội của căn bệnh cũng có thể giúp giảm thiểu tâm lý kỳ thị.[156]
Tham khảo
- ↑ a b c d e f g h i j k l m n o p "Tuberculosis (TB)", www.who.int (trong English), truy cập ngày 8 tháng 5 năm 2020
- ↑ Ferri, Fred F. (2010), Ferri's differential diagnosis : a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (lxb. 2nd), Philadelphia, PA: Elsevier/Mosby, tr. Chapter T, ISBN 978-0-323-07699-9 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ a b Hawn TR, Day TA, Scriba TJ, Hatherill M, Hanekom WA, Evans TG, et al. (tháng 12 năm 2014), "Tuberculosis vaccines and prevention of infection", Microbiology and Molecular Biology Reviews, 78 (4): 650–71, doi:10.1128/MMBR.00021-14, PMC 4248657, PMID 25428938
- ↑ a b c Organization, World Health (2008), Implementing the WHO Stop TB Strategy: a handbook for national TB control programmes, Geneva: World Health Organization (WHO), tr. 179, ISBN 978-92-4-154667-6
- ↑ a b Harris, Randall E. (2013), Epidemiology of chronic disease: global perspectives, Burlington, MA: Jones & Bartlett Learning, tr. 682, ISBN 978-0-7637-8047-0 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ a b Tuberculosis (TB), World Health Organization (WHO), ngày 16 tháng 2 năm 2018, truy cập ngày 15 tháng 9 năm 2018
- ↑ a b "Global Tuberculosis Report" (PDF), WHO, WHO, 2019, truy cập ngày 24 tháng 3 năm 2020
- ↑ a b c d e f g h i j Adkinson, N Franklin; Bennett, John E; Douglas, Robert Gordon; Mandell, Gerald L (2010), Mandell, Douglas, and Bennett's principles and practice of infectious diseases (lxb. 7th), Philadelphia, PA: Churchill Livingstone/Elsevier, tr. Chapter 250, ISBN 978-0-443-06839-3 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Basic TB Facts, Centers for Disease Control and Prevention (CDC), 13 tháng 3 2012, lưu trữ từ tài liệu gốc 6 tháng 2 2016, truy cập 11 tháng 2 2016
- ↑ a b Konstantinos A (2010), "Testing for tuberculosis", Australian Prescriber, 33 (1): 12–18, doi:10.18773/austprescr.2010.005
- ↑ Tuberculosis, World Health Organization (WHO), 2002, lưu trữ từ nguyên tác 17 tháng 6 2013
- ↑ a b Global tuberculosis report, World Health Organization (WHO), truy cập ngày 9 tháng 11 năm 2017
- ↑ a b c d e f g h i j k l m Kumar, Vinay; Robbins, Stanley L. (2007), Robbins Basic Pathology (lxb. 8th), Philadelphia: Elsevier, ISBN 978-1-4160-2973-1, OCLC 69672074 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ a b c d e f g h i j k l m n o p q r s t Lawn SD, Zumla AI (tháng 7 năm 2011), "Tuberculosis", Lancet, 378 (9785): 57–72, doi:10.1016/S0140-6736(10)62173-3, PMID 21420161, S2CID 208791546
- ↑ Schiffman G (15 tháng 1 2009), Tuberculosis Symptoms, eMedicine Health, lưu trữ từ tài liệu gốc 16 tháng 5 2009
- ↑ a b c d Gibson PG, Abramson M, Wood-Baker R, Volmink J, Hensley M, Costabel U, bt. (2005), Evidence-Based Respiratory Medicine (lxb. 1st), BMJ Books, tr. 321, ISBN 978-0-7279-1605-1, lưu trữ từ tài liệu gốc 8 tháng 12 2015
- ↑ Behera D (2010), Textbook of Pulmonary Medicine (lxb. 2nd), New Delhi: Jaypee Brothers Medical Publishers, tr. 457, ISBN 978-81-8448-749-7, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ Halezeroğlu S, Okur E (tháng 3 năm 2014), "Thoracic surgery for haemoptysis in the context of tuberculosis: what is the best management approach?", Journal of Thoracic Disease, 6 (3): 182–85, doi:10.3978/j.issn.2072-1439.2013.12.25, PMC 3949181, PMID 24624281
- ↑ Jindal SK, bt. (2011), Textbook of Pulmonary and Critical Care Medicine, New Delhi: Jaypee Brothers Medical Publishers, tr. 549, ISBN 978-93-5025-073-0, lưu trữ từ tài liệu gốc 7 tháng 9 2015
- ↑ a b Golden MP, Vikram HR (tháng 11 năm 2005), "Extrapulmonary tuberculosis: an overview", American Family Physician, 72 (9): 1761–68, PMID 16300038
- ↑ a b Habermann, Thomas M; Ghosh, Amit (2008), Mayo Clinic internal medicine: concise textbook, Rochester, MN: Mayo Clinic Scientific Press, tr. 789, ISBN 978-1-4200-6749-1, lưu trữ từ tài liệu gốc 6 tháng 9 2015 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Southwick F (2007), "Chapter 4: Pulmonary Infections", Infectious Diseases: A Clinical Short Course, 2nd ed., McGraw-Hill Medical Publishing Division, tr. 104, 313–14, ISBN 978-0-07-147722-2
- ↑ Jindal SK (2011), Textbook of Pulmonary and Critical Care Medicine, New Delhi: Jaypee Brothers Medical Publishers, tr. 525, ISBN 978-93-5025-073-0, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ Niederweis M, Danilchanka O, Huff J, Hoffmann C, Engelhardt H (tháng 3 năm 2010), "Mycobacterial outer membranes: in search of proteins", Trends in Microbiology, 18 (3): 109–16, doi:10.1016/j.tim.2009.12.005, PMC 2931330, PMID 20060722
- ↑ a b Madison BM (tháng 5 năm 2001), "Application of stains in clinical microbiology", Biotechnic & Histochemistry, 76 (3): 119–25, doi:10.1080/714028138, PMID 11475314
- ↑ Parish T, Stoker NG (tháng 12 năm 1999), "Mycobacteria: bugs and bugbears (two steps forward and one step back)", Molecular Biotechnology, 13 (3): 191–200, doi:10.1385/MB:13:3:191, PMID 10934532, S2CID 28960959
- ↑ Medical Laboratory Science: Theory and Practice, New Delhi: Tata McGraw-Hill, 2000, tr. 473, ISBN 978-0-07-463223-9, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ Acid-Fast Stain Protocols, ngày 21 tháng 8 năm 2013, lưu trữ từ nguyên tác ngày 1 tháng 10 năm 2011, truy cập ngày 26 tháng 3 năm 2016
- ↑ Kommareddi S, Abramowsky CR, Swinehart GL, Hrabak L (tháng 11 năm 1984), "Nontuberculous mycobacterial infections: comparison of the fluorescent auramine-O and Ziehl-Neelsen techniques in tissue diagnosis", Human Pathology, 15 (11): 1085–9, doi:10.1016/S0046-8177(84)80253-1, PMID 6208117
- ↑ van Lettow M, Whalen C (2008), Semba RD, Bloem MW (bt.), Nutrition and health in developing countries (lxb. 2nd), Totowa, N.J.: Humana Press, tr. 291, ISBN 978-1-934115-24-4, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ van Soolingen D, Hoogenboezem T, de Haas PE, Hermans PW, Koedam MA, Teppema KS, et al. (tháng 10 năm 1997), "A novel pathogenic taxon of the Mycobacterium tuberculosis complex, Canetti: characterization of an exceptional isolate from Africa", International Journal of Systematic Bacteriology, 47 (4): 1236–45, doi:10.1099/00207713-47-4-1236, PMID 9336935
- ↑ Niemann S, Rüsch-Gerdes S, Joloba ML, Whalen CC, Guwatudde D, Ellner JJ, et al. (tháng 9 năm 2002), "Mycobacterium africanum subtype II is associated with two distinct genotypes and is a major cause of human tuberculosis in Kampala, Uganda", Journal of Clinical Microbiology, 40 (9): 3398–405, doi:10.1128/JCM.40.9.3398-3405.2002, PMC 130701, PMID 12202584
- ↑ Niobe-Eyangoh SN, Kuaban C, Sorlin P, Cunin P, Thonnon J, Sola C, et al. (tháng 6 năm 2003), "Genetic biodiversity of Mycobacterium tuberculosis complex strains from patients with pulmonary tuberculosis in Cameroon", Journal of Clinical Microbiology, 41 (6): 2547–53, doi:10.1128/JCM.41.6.2547-2553.2003, PMC 156567, PMID 12791879
- ↑ Thoen C, Lobue P, de Kantor I (tháng 2 năm 2006), "The importance of Mycobacterium bovis as a zoonosis", Veterinary Microbiology, 112 (2–4): 339–45, doi:10.1016/j.vetmic.2005.11.047, PMID 16387455
- ↑ Acton QA (2011), Mycobacterium Infections: New Insights for the Healthcare Professional, ScholarlyEditions, tr. 1968, ISBN 978-1-4649-0122-5, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ Pfyffer GE, Auckenthaler R, van Embden JD, van Soolingen D (1998), "Mycobacterium canettii, the smooth variant of M. tuberculosis, isolated from a Swiss patient exposed in Africa", Emerging Infectious Diseases, 4 (4): 631–4, doi:10.3201/eid0404.980414, PMC 2640258, PMID 9866740
- ↑ Panteix G, Gutierrez MC, Boschiroli ML, Rouviere M, Plaidy A, Pressac D, et al. (tháng 8 năm 2010), "Pulmonary tuberculosis due to Mycobacterium microti: a study of six recent cases in France", Journal of Medical Microbiology, 59 (Pt 8): 984–989, doi:10.1099/jmm.0.019372-0, PMID 20488936
- ↑ American Thoracic Society (tháng 8 năm 1997), "Diagnosis and treatment of disease caused by nontuberculous mycobacteria. This official statement of the American Thoracic Society was approved by the Board of Directors, March 1997. Medical Section of the American Lung Association", American Journal of Respiratory and Critical Care Medicine, 156 (2 Pt 2): S1–25, doi:10.1164/ajrccm.156.2.atsstatement, PMID 9279284
- ↑ Cole EC, Cook CE (tháng 8 năm 1998), "Characterization of infectious aerosols in health care facilities: an aid to effective engineering controls and preventive strategies", American Journal of Infection Control, 26 (4): 453–64, doi:10.1016/S0196-6553(98)70046-X, PMC 7132666, PMID 9721404
- ↑ Nicas M, Nazaroff WW, Hubbard A (tháng 3 năm 2005), "Toward understanding the risk of secondary airborne infection: emission of respirable pathogens", Journal of Occupational and Environmental Hygiene, 2 (3): 143–54, doi:10.1080/15459620590918466, PMC 7196697, PMID 15764538
- ↑ a b Ahmed N, Hasnain SE (tháng 9 năm 2011), "Molecular epidemiology of tuberculosis in India: moving forward with a systems biology approach", Tuberculosis, 91 (5): 407–13, doi:10.1016/j.tube.2011.03.006, PMID 21514230
- ↑ a b Tuberculosis Fact sheet N°104, World Health Organization (WHO), tháng 11 năm 2010, lưu trữ từ tài liệu gốc 4 tháng 10 2006, truy cập 26 tháng 7 2011
- ↑ a b Core Curriculum on Tuberculosis: What the Clinician Should Know (PDF) (lxb. 5th), Centers for Disease Control and Prevention (CDC), Division of Tuberculosis Elimination, 2011, tr. 24, lưu trữ (PDF) từ tài liệu gốc 19 tháng 5 2012
- ↑ Causes of Tuberculosis, Mayo Clinic, 21 tháng 12 2006, lưu trữ từ tài liệu gốc 18 tháng 10 2007, truy cập 19 tháng 10 2007
- ↑ The sixteenth global report on tuberculosis (PDF), World Health Organization (WHO), 2011, lưu trữ từ nguyên tác (PDF) ngày 6 tháng 9 năm 2012
- ↑ Global tuberculosis control–surveillance, planning, financing WHO Report 2006, World Health Organization (WHO), lưu trữ từ tài liệu gốc 12 tháng 12 2006, truy cập 13 tháng 10 2006
- ↑ Chaisson RE, Martinson NA (tháng 3 năm 2008), "Tuberculosis in Africa – combating an HIV-driven crisis", The New England Journal of Medicine, 358 (11): 1089–92, doi:10.1056/NEJMp0800809, PMID 18337598
- ↑ van Zyl Smit RN, Pai M, Yew WW, Leung CC, Zumla A, Bateman ED, et al. (tháng 1 năm 2010), "Global lung health: the colliding epidemics of tuberculosis, tobacco smoking, HIV and COPD", The European Respiratory Journal, 35 (1): 27–33, doi:10.1183/09031936.00072909, PMC 5454527, PMID 20044459
- ↑ Restrepo BI (tháng 8 năm 2007), "Convergence of the tuberculosis and diabetes epidemics: renewal of old acquaintances", Clinical Infectious Diseases, 45 (4): 436–38, doi:10.1086/519939, PMC 2900315, PMID 17638190
- ↑ "Targeted tuberculin testing and treatment of latent tuberculosis infection. American Thoracic Society", MMWR. Recommendations and Reports, 49 (RR-6): 1–51, tháng 6 năm 2000, PMID 10881762, lưu trữ từ tài liệu gốc 17 tháng 12 2004
- ↑ a b Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tên:0 - ↑ "TB Risk Factors | Basic TB Facts | TB | CDC", www.cdc.gov (trong English), ngày 26 tháng 5 năm 2020, truy cập ngày 25 tháng 8 năm 2020
- ↑ Möller M, Hoal EG (tháng 3 năm 2010), "Current findings, challenges and novel approaches in human genetic susceptibility to tuberculosis", Tuberculosis, 90 (2): 71–83, doi:10.1016/j.tube.2010.02.002, PMID 20206579
- ↑ Skolnik, Richard (2011), Global health 101 (lxb. 2nd), Burlington, MA: Jones & Bartlett Learning, tr. 253, ISBN 978-0-7637-9751-5 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ a b Mainous III, Arch G.; Pomeroy, Claire (2009), Management of antimicrobials in infectious diseases: impact of antibiotic resistance (lxb. 2nd rev.), Totowa, NJ: Humana Press, tr. 74, ISBN 978-1-60327-238-4, lưu trữ từ tài liệu gốc 6 tháng 9 2015 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Houben EN, Nguyen L, Pieters J (tháng 2 năm 2006), "Interaction of pathogenic mycobacteria with the host immune system", Current Opinion in Microbiology, 9 (1): 76–85, doi:10.1016/j.mib.2005.12.014, PMID 16406837
- ↑ Queval CJ, Brosch R, Simeone R (2017), "Mycobacterium tuberculosis", Frontiers in Microbiology, 8: 2284, doi:10.3389/fmicb.2017.02284, PMC 5703847, PMID 29218036
- ↑ Khan (2011), Essence of Paediatrics, Elsevier India, tr. 401, ISBN 978-81-312-2804-3, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ Herrmann JL, Lagrange PH (tháng 2 năm 2005), "Dendritic cells and Mycobacterium tuberculosis: which is the Trojan horse?", Pathologie-Biologie, 53 (1): 35–40, doi:10.1016/j.patbio.2004.01.004, PMID 15620608
- ↑ Agarwal R, Malhotra P, Awasthi A, Kakkar N, Gupta D (tháng 4 năm 2005), "Tuberculous dilated cardiomyopathy: an under-recognized entity?", BMC Infectious Diseases, 5 (1): 29, doi:10.1186/1471-2334-5-29, PMC 1090580, PMID 15857515
- ↑ Good, John Mason; Cooper, Samuel; Doane, Augustus Sidney (1835), The Study of Medicine, Harper, tr. 32, lưu trữ từ tài liệu gốc 10 tháng 8 2016 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ a b c d Grosset J (tháng 3 năm 2003), "Mycobacterium tuberculosis in the extracellular compartment: an underestimated adversary", Antimicrobial Agents and Chemotherapy, 47 (3): 833–36, doi:10.1128/AAC.47.3.833-836.2003, PMC 149338, PMID 12604509
- ↑ Bozzano F, Marras F, De Maria A (2014), "Immunology of tuberculosis", Mediterranean Journal of Hematology and Infectious Diseases, 6 (1): e2014027, doi:10.4084/MJHID.2014.027, PMC 4010607, PMID 24804000
- ↑ Crowley, Leonard V. (2010), An introduction to human disease: pathology and pathophysiology correlations (lxb. 8th), Sudbury, MA: Jones and Bartlett, tr. 374, ISBN 978-0-7637-6591-0, lưu trữ từ tài liệu gốc 6 tháng 9 2015 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Anthony, Harries (2005), TB/HIV a Clinical Manual (lxb. 2nd), Geneva: World Health Organization (WHO), tr. 75, ISBN 978-92-4-154634-8, lưu trữ từ tài liệu gốc 6 tháng 9 2015 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Jacob JT, Mehta AK, Leonard MK (tháng 1 năm 2009), "Acute forms of tuberculosis in adults", The American Journal of Medicine, 122 (1): 12–17, doi:10.1016/j.amjmed.2008.09.018, PMID 19114163
- ↑ a b Bento J, Silva AS, Rodrigues F, Duarte R (2011), "[Diagnostic tools in tuberculosis]", Acta Medica Portuguesa, 24 (1): 145–54, PMID 21672452
- ↑ a b c d Escalante P (tháng 6 năm 2009), "In the clinic. Tuberculosis", Annals of Internal Medicine, 150 (11): ITC61-614, quiz ITV616, doi:10.7326/0003-4819-150-11-200906020-01006, PMID 19487708, S2CID 639982
- ↑ Metcalfe JZ, Everett CK, Steingart KR, Cattamanchi A, Huang L, Hopewell PC, Pai M (tháng 11 năm 2011), "Interferon-γ release assays for active pulmonary tuberculosis diagnosis in adults in low- and middle-income countries: systematic review and meta-analysis", The Journal of Infectious Diseases, 204 Suppl 4 (suppl_4): S1120-9, doi:10.1093/infdis/jir410, PMC 3192542, PMID 21996694
- ↑ a b Sester M, Sotgiu G, Lange C, Giehl C, Girardi E, Migliori GB, et al. (tháng 1 năm 2011), "Interferon-γ release assays for the diagnosis of active tuberculosis: a systematic review and meta-analysis", The European Respiratory Journal, 37 (1): 100–11, doi:10.1183/09031936.00114810, PMID 20847080
- ↑ Chen J, Zhang R, Wang J, Liu L, Zheng Y, Shen Y, et al. (2011), Vermund SH (bt.), "Interferon-gamma release assays for the diagnosis of active tuberculosis in HIV-infected patients: a systematic review and meta-analysis", PLOS ONE, 6 (11): e26827, Bibcode:2011PLoSO...626827C, doi:10.1371/journal.pone.0026827, PMC 3206065, PMID 22069472
- ↑ Diseases, Special Programme for Research & Training in Tropical (2006), Diagnostics for tuberculosis: global demand and market potential, Geneva: World Health Organization (WHO), tr. 36, ISBN 978-92-4-156330-7, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ a b c Bản mẫu:NICE
- ↑ Steingart KR, Flores LL, Dendukuri N, Schiller I, Laal S, Ramsay A, et al. (tháng 8 năm 2011), Evans C (bt.), "Commercial serological tests for the diagnosis of active pulmonary and extrapulmonary tuberculosis: an updated systematic review and meta-analysis", PLOS Medicine, 8 (8): e1001062, doi:10.1371/journal.pmed.1001062, PMC 3153457, PMID 21857806
- ↑ Rothel JS, Andersen P (tháng 12 năm 2005), "Diagnosis of latent Mycobacterium tuberculosis infection: is the demise of the Mantoux test imminent?", Expert Review of Anti-Infective Therapy, 3 (6): 981–93, doi:10.1586/14787210.3.6.981, PMID 16307510, S2CID 25423684
- ↑ Pai M, Zwerling A, Menzies D (tháng 8 năm 2008), "Systematic review: T-cell-based assays for the diagnosis of latent tuberculosis infection: an update", Annals of Internal Medicine, 149 (3): 177–84, doi:10.7326/0003-4819-149-3-200808050-00241, PMC 2951987, PMID 18593687
- ↑ Jindal SK, bt. (2011), Textbook of Pulmonary and Critical Care Medicine, New Delhi: Jaypee Brothers Medical Publishers, tr. 544, ISBN 978-93-5025-073-0, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ Amicosante M, Ciccozzi M, Markova R (tháng 4 năm 2010), "Rational use of immunodiagnostic tools for tuberculosis infection: guidelines and cost effectiveness studies", The New Microbiologica, 33 (2): 93–107, PMID 20518271
- ↑ Bibbins-Domingo K, Grossman DC, Curry SJ, Bauman L, Davidson KW, Epling JW, et al. (tháng 9 năm 2016), "Screening for Latent Tuberculosis Infection in Adults: US Preventive Services Task Force Recommendation Statement", JAMA, 316 (9): 962–9, doi:10.1001/jama.2016.11046, PMID 27599331
- ↑ Gill J, Prasad V (tháng 11 năm 2019), "Testing Healthcare Workers for Latent Tuberculosis: Is It Evidence Based, Bio-Plausible, Both, Or Neither?", The American Journal of Medicine, 132 (11): 1260–1261, doi:10.1016/j.amjmed.2019.03.017, PMID 30946831
- ↑ Sosa LE, Njie GJ, Lobato MN, Bamrah Morris S, Buchta W, Casey ML, et al. (tháng 5 năm 2019), "Tuberculosis Screening, Testing, and Treatment of U.S. Health Care Personnel: Recommendations from the National Tuberculosis Controllers Association and CDC, 2019", MMWR. Morbidity and Mortality Weekly Report, 68 (19): 439–443, doi:10.15585/mmwr.mm6819a3, PMC 6522077, PMID 31099768
- ↑ McShane H (tháng 10 năm 2011), "Tuberculosis vaccines: beyond bacille Calmette-Guerin", Philosophical Transactions of the Royal Society of London. Series B, Biological Sciences, 366 (1579): 2782–89, doi:10.1098/rstb.2011.0097, PMC 3146779, PMID 21893541
- ↑ Roy A, Eisenhut M, Harris RJ, Rodrigues LC, Sridhar S, Habermann S, et al. (tháng 8 năm 2014), "Effect of BCG vaccination against Mycobacterium tuberculosis infection in children: systematic review and meta-analysis", BMJ, 349: g4643, doi:10.1136/bmj.g4643, PMC 4122754, PMID 25097193
- ↑ Vaccine and Immunizations: TB Vaccine (BCG), Centers for Disease Control and Prevention, 2011, lưu trữ từ nguyên tác 17 tháng 11 2011, truy cập 26 tháng 7 2011
- ↑ "BCG Vaccine Usage in Canada – Current and Historical", Public Health Agency of Canada, tháng 9 năm 2010, lưu trữ từ nguyên tác 30 tháng 3 2012, truy cập 30 tháng 12 2011
- ↑ a b Teo SS, Shingadia DV (tháng 6 năm 2006), "Does BCG have a role in tuberculosis control and prevention in the United Kingdom?", Archives of Disease in Childhood, 91 (6): 529–31, doi:10.1136/adc.2005.085043, PMC 2082765, PMID 16714729
- ↑ Kashangura R, Jullien S, Garner P, Johnson S, et al. (Cochrane Infectious Diseases Group) (tháng 4 năm 2019), "MVA85A vaccine to enhance BCG for preventing tuberculosis", The Cochrane Database of Systematic Reviews, 4: CD012915, doi:10.1002/14651858.CD012915.pub2, PMC 6488980, PMID 31038197
- ↑ The Global Plan to Stop TB, World Health Organization (WHO), 2011, lưu trữ từ tài liệu gốc 12 tháng 6 2011, truy cập 13 tháng 6 2011
- ↑ Warrell, D A; Cox, Timothy M; Firth, John D; Benz, Edward J (2005), Sections 1–10 (lxb. 4. ed., paperback), Oxford [u.a.]: Oxford Univ. Press, tr. 560, ISBN 978-0-19-857014-1, lưu trữ từ tài liệu gốc 6 tháng 9 2015 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Brennan PJ, Nikaido H (1995), "The envelope of mycobacteria", Annual Review of Biochemistry, 64: 29–63, doi:10.1146/annurev.bi.64.070195.000333, PMID 7574484
- ↑ Davies G, Cerri S, Richeldi L (tháng 10 năm 2007), "Rifabutin for treating pulmonary tuberculosis", The Cochrane Database of Systematic Reviews (4): CD005159, doi:10.1002/14651858.CD005159.pub2, PMC 6532710, PMID 17943842
- ↑ a b Latent tuberculosis infection, World Health Organization (WHO), 2018, tr. 23, ISBN 978-92-4-155023-9
- ↑ Borisov AS, Bamrah Morris S, Njie GJ, Winston CA, Burton D, Goldberg S, et al. (tháng 6 năm 2018), "Update of Recommendations for Use of Once-Weekly Isoniazid-Rifapentine Regimen to Treat Latent Mycobacterium tuberculosis Infection", MMWR. Morbidity and Mortality Weekly Report, 67 (25): 723–726, doi:10.15585/mmwr.mm6725a5, PMC 6023184, PMID 29953429
- ↑ a b Sterling TR, Njie G, Zenner D, Cohn DL, Reves R, Ahmed A, et al. (tháng 2 năm 2020), "Guidelines for the Treatment of Latent Tuberculosis Infection: Recommendations from the National Tuberculosis Controllers Association and CDC, 2020", MMWR. Recommendations and Reports (trong English), 69 (1): 1–11, doi:10.15585/mmwr.rr6901a1, PMC 7041302, PMID 32053584
- ↑ Njie GJ, Morris SB, Woodruff RY, Moro RN, Vernon AA, Borisov AS (tháng 8 năm 2018), "Isoniazid-Rifapentine for Latent Tuberculosis Infection: A Systematic Review and Meta-analysis", American Journal of Preventive Medicine, 55 (2): 244–252, doi:10.1016/j.amepre.2018.04.030, PMC 6097523, PMID 29910114
- ↑ Menzies D, Al Jahdali H, Al Otaibi B (tháng 3 năm 2011), "Recent developments in treatment of latent tuberculosis infection", The Indian Journal of Medical Research, 133 (3): 257–66, PMC 3103149, PMID 21441678
- ↑ M'imunya JM, Kredo T, Volmink J, et al. (Cochrane Infectious Diseases Group) (tháng 5 năm 2012), "Patient education and counselling for promoting adherence to treatment for tuberculosis", The Cochrane Database of Systematic Reviews (5): CD006591, doi:10.1002/14651858.CD006591.pub2, PMC 6532681, PMID 22592714
- ↑ Gelband H, et al. (Cochrane Infectious Diseases Group) (ngày 25 tháng 10 năm 1999), "Regimens of less than six months for treating tuberculosis", The Cochrane Database of Systematic Reviews (2): CD001362, doi:10.1002/14651858.CD001362, PMC 6532732, PMID 10796641
- ↑ Grace AG, Mittal A, Jain S, Tripathy JP, Satyanarayana S, Tharyan P, Kirubakaran R, et al. (Cochrane Infectious Diseases Group) (tháng 12 năm 2019), "Shortened treatment regimens versus the standard regimen for drug-sensitive pulmonary tuberculosis", The Cochrane Database of Systematic Reviews, 12: CD012918, doi:10.1002/14651858.CD012918.pub2, PMC 6953336, PMID 31828771
- ↑ Mainous III AB (2010), Management of Antimicrobials in Infectious Diseases: Impact of Antibiotic Resistance, Totowa, NJ: Humana Press, tr. 69, ISBN 978-1-60327-238-4, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ a b Karumbi J, Garner P (tháng 5 năm 2015), "Directly observed therapy for treating tuberculosis", The Cochrane Database of Systematic Reviews (5): CD003343, doi:10.1002/14651858.CD003343.pub4, PMC 4460720, PMID 26022367
- ↑ Liu Q, Abba K, Alejandria MM, Sinclair D, Balanag VM, Lansang MA, et al. (Cochrane Infectious Diseases Group) (tháng 11 năm 2014), "Reminder systems to improve patient adherence to tuberculosis clinic appointments for diagnosis and treatment", The Cochrane Database of Systematic Reviews (11): CD006594, doi:10.1002/14651858.CD006594.pub3, PMC 4448217, PMID 25403701
- ↑ Mwandumba HC, Squire SB, et al. (Cochrane Infectious Diseases Group) (ngày 23 tháng 10 năm 2001), "Fully intermittent dosing with drugs for treating tuberculosis in adults", The Cochrane Database of Systematic Reviews (4): CD000970, doi:10.1002/14651858.CD000970, PMC 6532565, PMID 11687088
- ↑ Bose A, Kalita S, Rose W, Tharyan P, et al. (Cochrane Infectious Diseases Group) (tháng 1 năm 2014), "Intermittent versus daily therapy for treating tuberculosis in children", The Cochrane Database of Systematic Reviews (1): CD007953, doi:10.1002/14651858.CD007953.pub2, PMC 6532685, PMID 24470141
- ↑ O'Brien RJ (tháng 6 năm 1994), "Drug-resistant tuberculosis: etiology, management and prevention", Seminars in Respiratory Infections, 9 (2): 104–12, PMID 7973169
- ↑ Centers for Disease Control and Prevention (CDC) (tháng 3 năm 2006), "Emergence of Mycobacterium tuberculosis with extensive resistance to second-line drugs--worldwide, 2000-2004", MMWR. Morbidity and Mortality Weekly Report, 55 (11): 301–5, PMID 16557213, lưu trữ từ tài liệu gốc 22 tháng 5 2017
- ↑ a b McKenna, Maryn (12 tháng 1 2012), "Totally Resistant TB: Earliest Cases in Italy", Wired, lưu trữ từ tài liệu gốc 14 tháng 1 2012, truy cập 12 tháng 1 2012 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Migliori GB, De Iaco G, Besozzi G, Centis R, Cirillo DM (tháng 5 năm 2007), "First tuberculosis cases in Italy resistant to all tested drugs", Euro Surveillance, 12 (5): E070517.1, doi:10.2807/esw.12.20.03194-en, PMID 17868596
- ↑ Totally Drug-Resistant TB: a WHO consultation on the diagnostic definition and treatment options (PDF), World Health Organization (WHO), lưu trữ (PDF) từ tài liệu gốc 21 tháng 10 2016, truy cập 25 tháng 3 2016
- ↑ a b c d e f g h i j k l Kielstra P (30 tháng 6 2014), Tabary Z (bt.), Ancient enemy, modern imperative – A time for greater action against tuberculosis, Economist Intelligence Unit, lưu trữ từ tài liệu gốc 31 tháng 7 2014, truy cập 1 tháng 8 2014
- ↑ Velayati AA, Masjedi MR, Farnia P, Tabarsi P, Ghanavi J, ZiaZarifi AH, Hoffner SE (tháng 8 năm 2009), "Emergence of new forms of totally drug-resistant tuberculosis bacilli: super extensively drug-resistant tuberculosis or totally drug-resistant strains in iran", Chest, 136 (2): 420–425, doi:10.1378/chest.08-2427, PMID 19349380
- ↑ Provisional CDC Guidelines for the Use and Safety Monitoring of Bedaquiline Fumarate (Sirturo) for the Treatment of Multidrug-Resistant Tuberculosis, lưu trữ từ tài liệu gốc 4 tháng 1 2014
- ↑ Singh B, Cocker D, Ryan H, Sloan DJ, et al. (Cochrane Infectious Diseases Group) (tháng 3 năm 2019), "Linezolid for drug-resistant pulmonary tuberculosis", The Cochrane Database of Systematic Reviews, 3: CD012836, doi:10.1002/14651858.CD012836.pub2, PMC 6426281, PMID 30893466
- ↑ Lambert ML, Hasker E, Van Deun A, Roberfroid D, Boelaert M, Van der Stuyft P (tháng 5 năm 2003), "Recurrence in tuberculosis: relapse or reinfection?", The Lancet. Infectious Diseases, 3 (5): 282–7, doi:10.1016/S1473-3099(03)00607-8, PMID 12726976
- ↑ Wang JY, Lee LN, Lai HC, Hsu HL, Liaw YS, Hsueh PR, Yang PC (tháng 7 năm 2007), "Prediction of the tuberculosis reinfection proportion from the local incidence", The Journal of Infectious Diseases, 196 (2): 281–8, doi:10.1086/518898, PMID 17570116
- ↑ "1.4 Prognosis - Tuberculosis", medicalguidelines.msf.org, truy cập ngày 25 tháng 8 năm 2020
- ↑ Rothschild BM, Martin LD, Lev G, Bercovier H, Bar-Gal GK, Greenblatt C, et al. (tháng 8 năm 2001), "Mycobacterium tuberculosis complex DNA from an extinct bison dated 17,000 years before the present", Clinical Infectious Diseases, 33 (3): 305–11, doi:10.1086/321886, PMID 11438894
- ↑ Pearce-Duvet JM (tháng 8 năm 2006), "The origin of human pathogens: evaluating the role of agriculture and domestic animals in the evolution of human disease", Biological Reviews of the Cambridge Philosophical Society, 81 (3): 369–82, doi:10.1017/S1464793106007020, PMID 16672105, S2CID 6577678
- ↑ Comas I, Gagneux S (tháng 10 năm 2009), Manchester M (bt.), "The past and future of tuberculosis research", PLOS Pathogens, 5 (10): e1000600, doi:10.1371/journal.ppat.1000600, PMC 2745564, PMID 19855821
- ↑ Zink AR, Sola C, Reischl U, Grabner W, Rastogi N, Wolf H, et al. (tháng 1 năm 2003), "Characterization of Mycobacterium tuberculosis complex DNAs from Egyptian mummies by spoligotyping", Journal of Clinical Microbiology, 41 (1): 359–67, doi:10.1128/JCM.41.1.359-367.2003, PMC 149558, PMID 12517873
- ↑ Konomi N, Lebwohl E, Mowbray K, Tattersall I, Zhang D (tháng 12 năm 2002), "Detection of mycobacterial DNA in Andean mummies", Journal of Clinical Microbiology, 40 (12): 4738–40, doi:10.1128/JCM.40.12.4738-4740.2002, PMC 154635, PMID 12454182
- ↑ Sledzik PS, Bellantoni N (tháng 6 năm 1994), "Brief communication: bioarcheological and biocultural evidence for the New England vampire folk belief" (PDF), American Journal of Physical Anthropology, 94 (2): 269–74, doi:10.1002/ajpa.1330940210, PMID 8085617, lưu trữ (PDF) từ tài liệu gốc 18 tháng 2 2017
- ↑ Bản mẫu:WhoNamedIt
- ↑ Trail RR (tháng 4 năm 1970), "Richard Morton (1637-1698)", Medical History, 14 (2): 166–74, doi:10.1017/S0025727300015350, PMC 1034037, PMID 4914685
- ↑ Marten B (1720), A New Theory of Consumptions—More Especially a Phthisis or Consumption of the Lungs, London, England: T. Knaplock P. 51: "The Original and Essential Cause … may possibly be some certain Species of Animalcula or wonderfully minute living Creatures, … " P. 79: "It may be therefore very likely, that by an habitual lying in the same Bed with a Consumptive Patient, constantly Eating and Drinking with him, or by very frequently conversing so nearly, as to draw in part of the Breath he emits from his Lungs, a Consumption may be caught by a sound Person; … "
- ↑ Laennec RT (1819), De l'auscultation médiate … (trong français), vol. 1, Paris, France: J.-A. Brosson et J.-S Chaudé, tr. 20 From p. 20: "L'existence des tubercules dans le poumon est la cause et constitue le charactère anatomique propre de la phthisie pulmonaire (a). (a) … l'effet dont cette maladie tire son nom, c'est-à-dire, la consumption." (The existence of tubercles in the lung is the cause and constitutes the unique anatomical characteristic of pulmonary tuberculosis (a). (a) … the effect from which this malady [pulmonary tuberculosis] takes its name, that is, consumption.)
- ↑ Schönlein JL (1832), Allgemeine und specielle Pathologie und Therapie [General and Special Pathology and Therapy] (trong Deutsch), vol. 3, Würzburg, (Germany): C. Etlinger, tr. 103
- ↑ The word "tuberculosis" first appeared in Schönlein's clinical notes in 1829. See: Jay SJ, Kırbıyık U, Woods JR, Steele GA, Hoyt GR, Schwengber RB, Gupta P (tháng 11 năm 2018), "Modern theory of tuberculosis: culturomic analysis of its historical origin in Europe and North America", The International Journal of Tuberculosis and Lung Disease, 22 (11): 1249–1257, doi:10.5588/ijtld.18.0239, PMID 30355403 See especially Appendix, p. iii.
- ↑ Kentucky: Mammoth Cave long on history. Lưu trữ 13 tháng 8 2006 tại Wayback Machine CNN. 27 February 2004. Accessed 8 October 2006.
- ↑ a b c McCarthy OR (tháng 8 năm 2001), "The key to the sanatoria", Journal of the Royal Society of Medicine, 94 (8): 413–17, doi:10.1177/014107680109400813, PMC 1281640, PMID 11461990
- ↑ Villemin JA (1865), "Cause et nature de la tuberculose" [Cause and nature of tuberculosis], Bulletin de l'Académie Impériale de Médecine (trong français), 31: 211–216
- See also: Villemin JA (1868), Etudes sur la tuberculose: preuves rationnelles et expérimentales de sa spécificité et de son inoculabilité [Studies of tuberculosis: rational and experimental evidence of its specificity and inoculability] (trong français), Paris, France: J.-B. Baillière et fils
- ↑ Burdon-Sanderson, John Scott. (1870) "Introductory Report on the Intimate Pathology of Contagion." Appendix to: Twelfth Report to the Lords of Her Majesty's Most Honourable Privy Council of the Medical Officer of the Privy Council [for the year 1869], Parliamentary Papers (1870), vol. 38, 229-256.
- ↑ History: World TB Day, Centers for Disease Control and Prevention (CDC), ngày 12 tháng 12 năm 2016, lưu trữ từ tài liệu gốc ngày 7 tháng 12 năm 2018, truy cập ngày 23 tháng 3 năm 2019
- ↑ Nobel Foundation. The Nobel Prize in Physiology or Medicine 1905. Lưu trữ 10 tháng 12 2006 tại Wayback Machine Accessed 7 October 2006.
- ↑ Waddington K (tháng 1 năm 2004), "To stamp out 'so terrible a malady': bovine tuberculosis and tuberculin testing in Britain, 1890–1939", Medical History, 48 (1): 29–48, doi:10.1017/S0025727300007043, PMC 546294, PMID 14968644
- ↑ Bonah C (tháng 12 năm 2005), "The 'experimental stable' of the BCG vaccine: safety, efficacy, proof, and standards, 1921–1933", Studies in History and Philosophy of Biological and Biomedical Sciences, 36 (4): 696–721, doi:10.1016/j.shpsc.2005.09.003, PMID 16337557
- ↑ Comstock GW (tháng 9 năm 1994), "The International Tuberculosis Campaign: a pioneering venture in mass vaccination and research", Clinical Infectious Diseases, 19 (3): 528–40, doi:10.1093/clinids/19.3.528, PMID 7811874
- ↑ Hannaway C (2008), Biomedicine in the twentieth century: practices, policies, and politics, Amsterdam: IOS Press, tr. 233, ISBN 978-1-58603-832-8, lưu trữ từ tài liệu gốc 7 tháng 9 2015
- ↑ Bloom BR (1994), Tuberculosis: pathogenesis, protection, and control, Washington, DC: ASM Press, ISBN 978-1-55581-072-6
- ↑ Frith, John, "History of Tuberculosis. Part 1 – Phthisis, consumption and the White Plague", Journal of Military and Veterans’ Health, truy cập ngày 26 tháng 2 năm 2021
- ↑ Zürcher, Kathrin; Zwahlen, Marcel; Ballif, Marie; Rieder, Hans L.; Egger, Matthias; Fenner, Lukas (ngày 5 tháng 10 năm 2016), "Influenza Pandemics and Tuberculosis Mortality in 1889 and 1918: Analysis of Historical Data from Switzerland", PLOS ONE, 11 (10): e0162575, Bibcode:2016PLoSO..1162575Z, doi:10.1371/journal.pone.0162575, ISSN 1932-6203, PMC 5051959, PMID 27706149
- ↑ a b Persson S (2010), Smallpox, Syphilis and Salvation: Medical Breakthroughs That Changed the World, ReadHowYouWant.com, tr. 141, ISBN 978-1-4587-6712-7, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ Shields T (2009), General thoracic surgery (lxb. 7th), Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins, tr. 792, ISBN 978-0-7817-7982-1, lưu trữ từ tài liệu gốc 6 tháng 9 2015
- ↑ Lalloo UG, Naidoo R, Ambaram A (tháng 5 năm 2006), "Recent advances in the medical and surgical treatment of multi-drug resistant tuberculosis", Current Opinion in Pulmonary Medicine, 12 (3): 179–85, doi:10.1097/01.mcp.0000219266.27439.52, PMID 16582672, S2CID 24221563
- ↑ Frequently asked questions about TB and HIV, World Health Organization (WHO), lưu trữ từ nguyên tác ngày 8 tháng 8 năm 2011, truy cập ngày 15 tháng 4 năm 2012
- ↑ a b Public–Private Partnership Announces Immediate 40 Percent Cost Reduction for Rapid TB Test (PDF), World Health Organization (WHO), 6 tháng 8 2012, lưu trữ (PDF) từ tài liệu gốc 29 tháng 10 2013
- ↑ Lawn SD, Nicol MP (tháng 9 năm 2011), "Xpert® MTB/RIF assay: development, evaluation and implementation of a new rapid molecular diagnostic for tuberculosis and rifampicin resistance", Future Microbiology, 6 (9): 1067–82, doi:10.2217/fmb.11.84, PMC 3252681, PMID 21958145
- ↑ "WHO says Cepheid rapid test will transform TB care", Reuters, 8 tháng 12 2010, lưu trữ từ tài liệu gốc 11 tháng 12 2010
- ↑ STOPTB (5 tháng 4 2013), The Stop TB Partnership, which operates through a secretariat hosted by the World Health Organization (WHO) in Geneva, Switzerland (PDF), lưu trữ (PDF) từ tài liệu gốc 24 tháng 1 2014
- ↑ Lienhardt C, Espinal M, Pai M, Maher D, Raviglione MC (tháng 11 năm 2011), "What research is needed to stop TB? Introducing the TB Research Movement", PLOS Medicine, 8 (11): e1001135, doi:10.1371/journal.pmed.1001135, PMC 3226454, PMID 22140369
- ↑ "Revised National Tuberculosis Control Programme | National Health Portal Of India", www.nhp.gov.in (trong English), truy cập ngày 18 tháng 7 năm 2017
- ↑ Fox GJ, Dobler CC, Marks GB (tháng 9 năm 2011), "Active case finding in contacts of people with tuberculosis", The Cochrane Database of Systematic Reviews (9): CD008477, doi:10.1002/14651858.CD008477.pub2, PMC 6532613, PMID 21901723
- ↑ Mhimbira FA, Cuevas LE, Dacombe R, Mkopi A, Sinclair D, et al. (Cochrane Infectious Diseases Group) (tháng 11 năm 2017), "Interventions to increase tuberculosis case detection at primary healthcare or community-level services", The Cochrane Database of Systematic Reviews, 11: CD011432, doi:10.1002/14651858.CD011432.pub2, PMC 5721626, PMID 29182800
- ↑ Braganza Menezes D, Menezes B, Dedicoat M, et al. (Cochrane Infectious Diseases Group) (tháng 8 năm 2019), "Contact tracing strategies in household and congregate environments to identify cases of tuberculosis in low- and moderate-incidence populations", The Cochrane Database of Systematic Reviews, 8: CD013077, doi:10.1002/14651858.CD013077.pub2, PMC 6713498, PMID 31461540
- ↑ a b c d e f g Courtwright A, Turner AN (tháng 7–tháng 8 năm 2010), "Tuberculosis and stigmatization: pathways and interventions", Public Health Reports, 125 Suppl 4 (4_suppl): 34–42, doi:10.1177/00333549101250S407, PMC 2882973, PMID 20626191
- ↑ Mason PH, Roy A, Spillane J, Singh P (tháng 3 năm 2016), "Social, Historical and Cultural Dimensions of Tuberculosis", Journal of Biosocial Science, 48 (2): 206–32, doi:10.1017/S0021932015000115, PMID 25997539