| Ung thư phổi | |
|---|---|
| Tên khác | Ung thư biểu mô phổi (Caxinom phổi) |
 | |
| Ảnh X quang ngực cho thấy một khối u ở phổi (mũi tên) | |
| Chuyên khoa | Phổi học, ung thư học |
| Triệu chứng | Ho (bao gồm ho ra máu), sụt cân, khó thở, đau ngực[1] |
| Khởi phát | Thường ~70 tuổi[2] |
| Loại | Ung thư phổi tế bào nhỏ (SCLC), ung thư phổi không tế bào nhỏ (NSCLC)[3] |
| Yếu tố nguy cơ | |
| Chẩn đoán | Hình ảnh y khoa, sinh thiết mô[6][7] |
| Phòng ngừa | Không hút thuốc, tránh tiếp xúc với amiăng |
| Điều trị | Phẫu thuật, hóa trị, xạ trị[7] |
| Tiên lượng | Tỷ lệ sống 5 năm 19,4% (Mỹ)[2], 41,4% (Nhật Bản)[8] |
| Số người mắc | 2,9 triệu ca mắc mới (2018)[9] |
| Số người chết | 1,76 triệu (2018)[9] |
Ung thư phổi hay ung thư biểu mô phổi[7] là khối u ác tính có đặc điểm tế bào tăng sinh không kiểm soát trong mô phổi. Sự tăng sinh tế bào này có thể lan ra ngoài phổi bởi quá trình di căn vào mô gần kề hoặc những bộ phận khác của cơ thể.[10] Hầu hết ung thư khởi phát ở phổi, gọi là ung thư phổi nguyên phát, là ung thư biểu mô[11] với hai loại chính là ung thư phổi tế bào nhỏ (SCLC) và ung thư phổi không tế bào nhỏ (NSCLC).[3] Triệu chứng phổ biến nhất là ho (bao gồm ho ra máu), sụt cân, khó thở, và đau ngực.[1]
Hút thuốc lá trong thời gian dài là nguyên nhân của đại đa số (85%) ca ung thư phổi.[4] Khoảng 10–15% ca xảy ra ở những người chưa từng hút thuốc,[12] khi đó nguyên nhân thường là sự kết hợp các yếu tố di truyền và tiếp xúc với khí radon, amiăng, hút thuốc thụ động, hay các loại hình ô nhiễm không khí khác.[4][5][13][14] Ung thư phổi có thể quan sát thấy trên ảnh X quang ngực và chụp cắt lớp vi tính (CT).[7] Sinh thiết giúp xác nhận chẩn đoán và thường được thực hiện nhờ soi phế quản hay chỉ dẫn CT.[6][15]
Cách thức phòng bệnh hàng đầu là tránh xa những nhân tố nguy cơ bao gồm ô nhiễm không khí và khói thuốc.[16] Việc chữa trị và kết quả lâu dài tùy thuộc vào loại ung thư, giai đoạn (mức độ lây lan), và sức khỏe tổng quan của bệnh nhân.[7] Đa số trường hợp là không chữa được.[3] Cách điều trị phổ biến bao gồm phẫu thuật, hóa trị, và xạ trị.[7] Ung thư phổi không tế bào nhỏ đôi khi được chữa bằng phẫu thuật còn với ung thư phổi tế bào nhỏ hóa trị và xạ trị thường hiệu quả hơn.[17]
Trong năm 2012 trên thế giới có 1,8 triệu người mắc ung thư phổi và 1,6 triệu người tử vong[11] khiến đây là nguyên nhân gây tử vong liên quan đến ung thư phổ biến nhất ở nam và thứ hai ở nữ sau ung thư vú.[18] Độ tuổi chẩn đoán thường gặp nhất là 70.[2] Tỷ lệ sống năm năm ở Mỹ là 19,4%[2] còn ở Nhật Bản là 41,4%.[8] Với các nước đang phát triển, kết quả nhìn chung là kém hơn.[19]
Dấu hiệu và triệu chứng
Các dấu hiệu và triệu chứng có thể là của ung thư phổi bao gồm:[1]
- Triệu chứng đường hô hấp: ho, ho ra máu, thở khò khè, khó thở
- Triệu chứng toàn thân: sụt cân, suy nhược, sốt, ngón tay dùi trống
- Triệu chứng do khối u chèn ép cơ quan kề bên: đau ngực, đau xương, tắc nghẽn tĩnh mạch chủ trên, khó nuốt
Nếu ung thư phát triển ở khí đạo, nó có thể chặn dòng khí khiến việc thở trở nên khó khăn. Sự cản trở còn có thể dẫn đến tích tụ chất tiết và làm tăng nguy cơ viêm phổi.[1]
Tùy thuộc vào loại khối u, hội chứng cận ung thư (triệu chứng không do sự có mặt cục bộ của khối u) có thể thu hút sự chú ý đến căn bệnh lúc đầu.[20] Ở ung thư phổi, hiện tượng này có thể bao gồm chứng tăng calci huyết, hội chứng tăng tiết hormone chống bài niệu không phù hợp (SIADH, nước tiểu đậm đặc và máu loãng bất thường), hormone vỏ thượng thận (ACTH) sản xuất lệch vị trí, hội chứng nhược cơ Lambert–Eaton (cơ bắp yếu đi do rối loạn tự miễn). Các khối u trên đỉnh phổi, gọi là khối u Pancoast, có thể xâm lấn hệ thần kinh giao cảm, dẫn tới hội chứng Horner (sụp mí mắt và co đồng tử cùng bên) và gây tổn hại đến đám rối thần kinh cánh tay.[1]
Nhiều triệu chứng của ung thư phổi (chán ăn, sụt cân, sốt, mệt mỏi) là không đặc biệt.[6] Với nhiều người, đến khi họ cảm thấy bất thường và đi khám thì ung thư đã lan ra ngoài địa điểm ban đầu.[21] Triệu chứng cho thấy ung thư đã di căn bao gồm sụt cân, đau xương và những triệu chứng thần kinh như đau đầu, ngất xỉu, co giật, yếu chi.[1] Địa điểm di căn phổ biến là não, xương, tuyến thượng thận, phổi còn lại, gan, màng ngoài tim, và thận.[21] Khoảng 10% người mắc ung thư phổi không thấy dấu hiệu lúc chẩn đoán và bệnh tình cờ được phát hiện trên ảnh X quang ngực định kỳ.[15]
Nguyên nhân
Ung thư phát triển do tổn thương DNA và những biến đổi ngoài gen. Sự biến đổi tác động đến những chức năng bình thường của tế bào bao gồm tăng sinh tế bào, chết tế bào lập trình (apoptosis), và sửa chữa DNA. Tổn thương tích lũy càng nhiều thì rủi ro ung thư càng tăng.[22]
Hút thuốc
Cho đến nay hút thuốc lá là nguyên nhân chủ yếu gây ung thư phổi.[4] Khói thuốc lá chứa ít nhất 73 chất gây ung thư đã biết[23] như là benzo[a]pyrene,[24] NNK, 1,3-butadiene, và một đồng vị phóng xạ của polonium là polonium-210.[23] Ở các nước phát triển, 90% số ca tử vong do ung thư phổi ở nam và 70% ở nữ trong năm 2000 được cho là do hút thuốc.[25] 85% ca mắc ung thư phổi cũng là do hút thuốc.[7] Một bài phân tích năm 2014 phát hiện thuốc lá điện tử có thể là yếu tố nguy cơ dẫn đến ung thư phổi nhưng không nguy hiểm bằng thuốc lá điếu.[26]
Hút thuốc thụ động hay việc hít phải khói thuốc của người khác là nguyên nhân gây ung thư phổi ở người không hút thuốc. Người hút thuốc thụ động có thể được định nghĩa là người sống hoặc làm việc cùng người hút thuốc. Nghiên cứu từ Mỹ,[27][28][29] Anh,[30] và các nước châu Âu khác[31] đều nhất quán chỉ ra nguy cơ gia tăng đáng kể đối với người hút thuốc thụ động.[32] Người sống với người hút thuốc có nguy cơ tăng 20–30% còn với người làm việc trong môi trường có khói thuốc thì nguy cơ tăng 16–19%.[33] Các cuộc điều tra gợi ý khói thuốc bay ngoài không khí nguy hiểm hơn nhiều khói người hút trực tiếp hút vào.[34] Hút thuốc thụ động dẫn đến khoảng 3.400 ca tử vong liên quan ung thư mỗi năm ở Mỹ.[29]
Khói cần sa chứa nhiều chất gây ung thư có trong khói thuốc lá,[35] tuy nhiên mối liên hệ giữa việc hút cần sa và nguy cơ ung thư phổi là không rõ ràng.[36][37] Một bài đánh giá năm 2013 không phát hiện nguy cơ gia tăng từ việc sử dụng cần sa ít đến vừa.[38] Trong khi bài đánh giá năm 2014 cho rằng hút cần sa làm tăng gấp đôi nguy cơ ung thư phổi, dù vậy ở nhiều nước cần sa thường được trộn với thuốc lá.[39]
Khí radon
Radon là chất khí không màu, không mùi sinh ra từ sự phân rã của radium phóng xạ là sản phẩm phân rã của uranium được tìm thấy trong vỏ Trái Đất. Hiện tượng phát xạ ion hóa vật chất di truyền, gây nên những đột biến mà đôi khi trở thành ung thư. Ở Mỹ, radon là tác nhân ung thư phổi phổ biến thứ hai[40] gây ra khoảng 21.000 cái chết mỗi năm.[41] Nguy cơ ung thư phổi tăng 8–16% ứng với nồng độ radon tăng 100 Bq/m³.[42] Hàm lượng khí radon dao động tùy vào địa điểm và thành phần đất đá nằm bên dưới. Ở Mỹ cứ 15 hộ thì có một hộ có hàm lượng radon cao hơn mức khuyến cáo 4 pCi/l (148 Bq/m³).[43]
Amiăng
Amiăng có thể gây ra những bệnh phổi khác nhau trong đó có ung thư phổi. Hút thuốc lá và amiăng có hiệu ứng cộng dồn trong sự phát triển của ung thư phổi.[5] Ở người hút thuốc mà làm việc với amiăng, nguy cơ ung thư phổi tăng gấp 45 lần so với người bình thường.[44] Amiăng còn có thể gây ra ung thư màng phổi gọi là u trung biểu mô, loại này tách biệt với ung thư phổi.[45]
Ô nhiễm không khí
Các chất gây ô nhiễm không khí ngoài trời nhất là chất hóa học sinh ra từ việc đốt nhiên liệu hóa thạch làm tăng nguy cơ ung thư phổi.[4] Các hạt mịn (PM 2.5) và sol khí sulfate mà có thể đến từ khí thải xe cộ liên hệ với sự gia tăng nguy cơ nhẹ.[4][46] Lượng nitrogen dioxide tăng lên 10 phần tỷ sẽ làm tăng nguy cơ mắc bệnh lên 14%.[47] Ước tính ô nhiễm không khí ngoài trời là nguyên nhân của 1–2% ca ung thư phổi.[4]
Có bằng chứng không chắc chắn ủng hộ ô nhiễm không khí trong nhà liên quan tới việc đốt củi, than, phân, hay tàn dư thực vật phục vụ nấu nướng và sưởi ấm làm tăng nguy cơ ung thư phổi.[48] Phụ nữ tiếp xúc với khói than trong nhà có nguy cơ khoảng chừng gấp đôi và nhiều sản phẩm phụ của việc đốt cháy sinh khối là tác nhân gây ung thư đã biết hoặc nghi ngờ.[49] Nguy cơ này tác động đến khoảng 2,4 tỷ người trên toàn cầu[48] và được tin là nguyên nhân của 1,5% số ca tử vong do ung thư phổi.[49]
Di truyền
Khoảng 8% số ca ung thư phổi khởi nguồn từ những yếu tố thừa hưởng.[50] Người thân của người được chẩn đoán ung thư phổi có nguy cơ tăng gấp đôi, khả năng do sự kết hợp gen.[51] Tính đa hình của các nhiễm sắc thể 5, 6 và 15 có tác động đến nguy cơ mắc ung thư phổi.[52] Cũng liên quan là đa hình nucleotide đơn của các gen mã hóa thụ thể nicotinic acetylcholine (nAChR) như CHRNA5, CHRNA3, CHRNB4; cùng RGS17, một gen điều chỉnh ra hiệu protein G.[52]
Nguyên nhân khác
Còn nhiều chất, nghề nghiệp, kiểu tiếp xúc môi trường khác có liên hệ với ung thư phổi. Cơ quan Nghiên cứu Ung thư Quốc tế (IARC) phát biểu có "bằng chứng đầy đủ" chỉ ra những yếu tố dưới đây là tác nhân gây ung thư ở phổi:[53]
- Một số kim loại (sản phẩm nhôm, cadmi và hợp chất cadmi, hợp chất chromi(VI), berylli và hợp chất berylli, sắt và thép nóng chảy, hợp chất nickel, asenic và hợp chất asenic vô cơ, hematite khai thác dưới mặt đất)
- Một số sản phẩm của sự cháy (cháy không hoàn toàn, than đá (khí thải trong nhà từ việc đốt than), khí hóa than, dầu nhựa than, than cốc, bồ hóng, khí thải động cơ diesel)
- Bức xạ ion hóa (tia X và tia gamma)
- Một số khí độc (methyl ether, bis-(chloromethyl) ether, mù tạc lưu huỳnh, MOPP (hỗn hợp vincristine-prednisone-nitrogen mustard-procarbazine), hơi sơn)
- Sản phẩm cao su và bụi silic kết tinh
- Nguy cơ ung thư phổi tăng nhẹ ở người mắc xơ cứng bì hệ thống.
Bệnh sinh
Cũng như nhiều loại ung thư khác, ung thư phổi khởi phát do gen sinh ung hoạt hóa hoặc gen đè nén bướu bất hoạt.[54] Tác nhân gây ung thư gây đột biến ở những gen này mở đường cho bệnh phát triển.[55]
Đột biến ở tiền-gen sinh ung K-ras gây ra khoảng 10–30% số ca ung thư biểu mô tuyến phổi.[56][57] Gần 4% số ca ung thư phổi không tế bào nhỏ có dính dáng đến gen dung hợp EML4-ALK.[58]
Biến đổi ngoài gen như quá trình methyl hóa ADN thay đổi, sửa đổi đuôi histone, hoặc điều chỉnh microRNA có thể làm bất hoạt gen đè nén bướu.[59] Quan trọng, tế bào ung thư phát triển kháng kích ứng oxy hóa cho phép chúng trụ được và làm trầm trọng tình trạng viêm, điều cản trở hệ miễn dịch đối phó với khối u.[60][61]
Thụ thể yếu tố tăng trưởng biểu bì (EGFR) điều chỉnh tăng sinh tế bào, chết rụng tế bào, sự tạo mạch, và sự xâm lấn của khối u.[56] Việc EGFR bị đột biến và khuếch đại phổ biến ở ung thư phổi không tế bào nhỏ cung cấp cơ sở cho điều trị bằng các chất ức chế EGFR. Her2/neu không thường xuyên bị tác động.[56] Các gen thường bị đột biến hoặc khuếch đại khác gồm c-MET, NKX2-1, LKB1, PIK3CA, và BRAF.[56]
Con người chưa hiểu hết về các dòng tế bào gốc.[1] Cơ chế có thể liên quan đến việc tế bào gốc hoạt hóa một cách bất thường. Ở đường thở gần, tế bào gốc biểu hiện keratin 5 dễ bị tác động thường dẫn đến ung thư phổi tế bào vảy. Ở đường thở giữa, tế bào gốc liên can gồm tế bào club và tế bào thần kinh biểu mô biểu hiện SCGB1A1. Ung thư phổi tế bào nhỏ có thể khởi nguồn từ những dòng tế bào này[62] hoặc tế bào thần kinh nội tiết[1] và có thể biểu hiện kháng nguyên CD44.[62]
Di căn ở ung thư phổi đòi hỏi sự chuyển đổi kiểu tế bào từ biểu mô thành trung mô. Điều này có thể xảy ra thông qua sự hoạt hóa các đường truyền tín hiệu như Akt/GSK3Beta, MEK-ERK, Fas, và Par6.[63]
Chẩn đoán

Chụp X quang ngực là một trong những bước khảo sát đầu tiên nếu người bệnh thông báo những triệu chứng có thể là của ung thư phổi. Cách làm này có thể phát hiện trung thất to, xẹp phổi, viêm phổi, hoặc tràn dịch màng phổi.[7] Chụp CT ngực có thể cho thấy u gai khả năng cao là dấu hiệu ung thư phổi, ngoài ra còn cung cấp thêm thông tin về loại và mức độ bệnh. Soi phế quản hay sinh thiết theo chỉ dẫn CT thường được áp dụng để lấy mẫu khối u phục vụ khám nghiệm mô.[15]
Ung thư phổi xuất hiện thường là một nốt phổi đơn độc trên ảnh X quang ngực. Tuy nhiên chẩn đoán phân biệt là rộng, nhiều bệnh cũng có thể gây ra đặc điểm này như ung thư di căn, u mô thừa, u hạt nhiễm khuẩn do lao, nhiễm nấm Histoplasma, hoặc nấm Coccidioides.[64] Ung thư phổi có thể tình cờ được phát hiện khi đi chụp X quang hay CT vì lý do không liên quan.[65] Chẩn đoán kết luận dựa vào công tác khám nghiệm mô nghi ngờ[1] khi đã có những đặc điểm lâm sàng và X quang.[6]
Chỉ dẫn y tế khuyên giám sát nốt phổi thường xuyên.[66] Chụp CT không nên thực hiện nhiều hoặc lâu hơn chỉ định do phơi nhiễm bức xạ gia tăng và tốn kém.[66]
Phân loại
| Kiểu mô | Tỷ lệ mắc trên 100.000 người một năm |
|---|---|
| Tất cả | 66,9 |
| Ung thư biểu mô tuyến | 22,1 |
| Ung thư biểu mô tế bào vảy | 14,4 |
| Ung thư biểu mô tế bào nhỏ | 9,8 |
Ung thư phổi được phân loại theo kiểu mô.[6] Việc phân loại là quan trọng để quyết định cách xử trị và dự đoán kết cục bệnh. Ung thư phổi là ung thư biểu mô – những khối u ác tính phát sinh từ tế bào biểu mô. Cơ sở phân loại là kích cỡ và diện mạo của các tế bào ác tính quan sát dưới kính hiển vi. Vì mục đích điều trị, người ta chia ung thư phổi làm hai loại phổ quát: ung thư phổi không tế bào nhỏ và ung thư phổi tế bào nhỏ.[67]
Ung thư phổi không tế bào nhỏ
Ung thư phổi không tế bào nhỏ có ba loại chính là ung thư biểu mô tuyến, ung thư biểu mô tế bào vảy, và ung thư biểu mô tế bào lớn.[1]
Gần 40% trường hợp ung thư phổi là ung thư biểu mô tuyến thường xuất phát từ mô phổi ngoại biên.[6] Mặc dù đa số ca ung thư biểu mô tuyến có liên hệ với việc hút thuốc nhưng đây còn là dạng ung thư phổi phổ biến nhất ở nhóm người hút ít hơn 100 điếu thuốc trong đời[1][68] và người đã bỏ thuốc có tiền sử hút thuốc không nhiều.[1] Một loại ung thư biểu mô tuyến là ung thư phế quản phế nang phổ biến hơn ở nữ giới không bao giờ hút thuốc và cơ hội sống lâu dài với loại này có thể cao hơn.[69]
Ung thư biểu mô tế bào vảy chiếm khoảng 30% số ca ung thư phổi và thường xảy ra gần đường khí lớn. Một hốc rỗng và tế bào chết hay được thấy ở tâm khối u.[6]
Khoảng 10 đến 15% số ca ung thư phổi là ung thư biểu mô tế bào lớn.[70] Tên gọi như vậy bởi tế bào ung thư là lớn với tế bào chất thừa thãi, nhân tế bào to và hạch nhân dễ thấy.[6]
Ung thư phổi tế bào nhỏ
Ở ung thư phổi tế bào nhỏ, các tế bào chứa dày đặc những hạt thần kinh bài tiết (túi chứa hormone thần kinh nội tiết) khiến khối u có liên hệ với hội chứng cận ung thư hoặc nội tiết.[71] Loại này đa phần phát sinh ở đường khí lớn (phế quản chính và phụ).[15] 60 đến 70% trường hợp bệnh đã lan rộng (không thể xạ trị một vùng) khi phát hiện.[1]
Di căn
| Loại | Napsin-A | TTF-1 |
|---|---|---|
| Ung thư biểu mô tế bào vảy | Âm | Âm |
| Ung thư biểu mô tuyến | Dương | Dương |
| Ung thư biểu mô tế bào nhỏ | Âm | Dương |
Phổi là nơi mà khối u từ bộ phận khác của cơ thể thường lan sang. Ung thư thứ phát được phân định theo địa điểm gốc, ví dụ ung thư vú lan sang phổi gọi là ung thư vú di căn. U di căn thường có diện mạo tròn trên ảnh X quang ngực.[72]
Ung thư phổi nguyên phát cũng hay di căn đến não, xương, gan, và tuyến thượng thận.[6] Một cách để xác định nguồn gốc là nhuộm miễn dịch mẫu sinh thiết.[73] Sự hiện diện của Napsin-A, TTF-1, CK7, và CK20 giúp nhận biết loại ung thư phổi. Ung thư phổi tế bào nhỏ khởi phát từ tế bào thần kinh nội tiết có thể biểu hiện CD56, phân tử kết dính tế bào thần kinh, synaptophysin, hoặc chromogranin.[1]
Phân giai đoạn
Ung thư phổi được phân định giai đoạn để đánh giá mức độ lây lan của bệnh từ điểm ban đầu.[74] Đây là một trong những yếu tố ảnh hưởng đến tiên lượng và điều trị bệnh.[1][74]
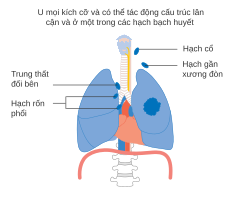
Phân loại TNM (u, hạch, di căn) áp dụng cho ung thư phổi không tế bào nhỏ dựa trên kích cỡ u nguyên phát, sự liên đới của hạch bạch huyết, và di căn xa.[1]
|
|
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Vận dụng bộ mô tả TNM, các nhóm được lập ứng với những giai đoạn 0, IA, IB, IIA, IIB, IIIA, IIIB, và IV. Nhóm giai đoạn hỗ trợ lựa chọn phương thức điều trị và dự đoán tiên lượng.[77]
| TNM | Giai đoạn |
|---|---|
| T1a–T1b N0 M0 | IA |
| T2a N0 M0 | IB |
| T1a–T2a N1 M0 | IIA |
| T2b N0 M0 | |
| T2b N1 M0 | IIB |
| T3 N0 M0 | |
| T1a–T3 N2 M0 | IIIA |
| T3 N1 M0 | |
| T4 N0–N1 M0 | |
| N3 M0 | IIIB |
| T4 N2 M0 | |
| M1 | IV |
Ung thư phổi tế bào nhỏ thường được phân làm "giai đoạn hạn chế" và "giai đoạn lan rộng".[1] Tuy vậy phân loại TNM cùng phân nhóm vẫn hữu dụng trong dự đoán tiên lượng.[77]
Có hai kiểu đánh giá giai đoạn chung ở cả ung thư phổi không tế bào nhỏ lẫn tế bào nhỏ là lâm sàng và phẫu thuật. Xác định giai đoạn lâm sàng được thực hiện trước khi phẫu thuật dứt điểm dựa vào kết quả sinh thiết và nghiên cứu hình ảnh. Xác định giai đoạn phẫu thuật làm trong hoặc sau đó dựa vào cả những phát hiện lâm sàng lẫn phẫu thuật bao gồm việc lấy mẫu hạch bạch huyết ngực.[6]
- Biểu đồ đặc điểm chính của mỗi giai đoạn
Phòng ngừa
Không hút và bỏ thuốc lá là những biện pháp phòng ngừa ung thư phổi hiệu quả.[78]
Cấm hút thuốc
Ở nhiều nước, trong khi các chất gây ung thư đã được nhận biết và cấm thì hút thuốc lá vẫn phổ biến. Xóa bỏ hành vi hút thuốc là mục tiêu chủ chốt trong công tác phòng ngừa ung thư phổi, trong đó cai thuốc là một khâu quan trọng.[79]
Các chính sách can thiệp nhằm làm giảm hành vi hút thuốc thụ động ở những địa điểm công cộng như nhà hàng và nơi làm việc đã trở nên phổ biến hơn ở nhiều nước phương Tây.[80] Bhutan cấm hút thuốc hoàn toàn từ năm 2005[81] trong khi Ấn Độ đề ra lệnh cấm hút thuốc nơi công cộng vào tháng 10 năm 2008.[82] Tổ chức Y tế Thế giới đã kêu gọi các chính phủ ban hành lệnh cấm quảng cáo thuốc lá để ngăn người trẻ bị thu hút.[83] Họ đánh giá biện pháp này đã làm giảm lượng thuốc lá tiêu thụ xuống 16% ở những nơi áp dụng.[83]
Tầm soát
Tầm soát ung thư bằng những xét nghiệm y tế nhằm phát hiện bệnh ở nhóm người không biểu lộ triệu chứng.[84] Với những đối tượng nguy cơ cao, chụp cắt lớp vi tính (CT) có thể phát hiện ung thư và trao cơ hội kéo dài sự sống cho người bệnh.[66][85] Việc làm này giúp giảm 0,3% nguy cơ tử vong tuyệt đối (20% tương đối) vì ung thư phổi.[86][87] Nhóm nguy cơ cao là những người tuổi từ 55 đến 74 từng hút một bao thuốc mỗi ngày trong 30 năm, kể cả người đã bỏ thuốc trong vòng 15 năm gần nhất.[66]
Chụp CT có liên hệ với một tỷ lệ cao dương tính giả có thể dẫn đến điều trị không cần thiết.[88] Cứ một trường hợp dương tính đúng thì có khoảng 19 trường hợp dương tính giả.[87] Mối lo khác bao gồm phơi nhiễm bức xạ[88] và chi phí cho bước xét nghiệm tiếp theo.[66] Nghiên cứu không tìm ra tác dụng tầm soát của việc xét nghiệm đờm hay chụp X quang ngực.[85][89]
Tổ Công tác Dịch vụ Phòng bệnh Hoa Kỳ (USPSTF) khuyến cáo những người tuổi từ 55 đến 80 có tổng tiền sử hút thuốc 30 bao-năm (tức là hút một bao mỗi ngày trong 30 năm, hoặc hai bao mỗi ngày trong 15 năm, v.v.) và đang hút hoặc bỏ chưa được trên 15 năm đi chụp CT liều thấp hàng năm.[90] Tầm soát không nên áp dụng với người mắc vấn đề sức khỏe khác mà khiến việc điều trị ung thư phổi không khả thi nếu phát hiện.[90]
Cách thức phòng ngừa khác
Sử dụng vitamin A,[91][92] C,[91] D,[93] hay E[91] bổ sung trong thời gian dài không làm giảm nguy cơ mắc ung thư phổi. Thậm chí một vài nghiên cứu phát hiện vitamin A, B, và E có thể làm tăng nguy cơ ung thư phổi ở người có lịch sử hút thuốc.[94]
Một số nghiên cứu ám chỉ người ăn nhiều rau quả thì nguy cơ mắc bệnh thấp hơn.[29][95] Tuy nhiên điều này có lẽ do yếu tố khác trộn lẫn như kết hợp chế độ ăn nhiều rau quả với không hút thuốc.[96] Các nghiên cứu chuyên sâu không chứng minh được mối liên hệ rõ ràng giữa chế độ ăn và nguy cơ ung thư phổi,[1][95] dù vậy phân tích tổng hợp chỉ ra ăn uống lành mạnh có lợi và cần thiết với mọi đối tượng.[97]
Xử trị
Việc chữa trị ung thư phổi phụ thuộc vào loại tế bào cụ thể của ung thư, mức độ lây lan, và thể trạng bệnh nhân. Các biện pháp phổ biến gồm chăm sóc giảm nhẹ,[98] phẫu thuật, hóa trị, xạ trị.[1] Liệu pháp đích đang ngày một quan trọng với ung thư phổi tiến triển.[99] Bệnh nhân ung thư phổi được khuyến khích bỏ thuốc.[100] Không có bằng chứng rõ ràng nói lên tính hiệu quả của việc cai thuốc đối với người được chẩn đoán ung thư phổi.[100] Cũng không rõ tập thể dục có lợi với bệnh nhân ung thư phổi không còn ở giai đoạn sớm hay không.[101] Tập thể dục có thể có lợi cho người mắc ung thư phổi không tế bào nhỏ đang hồi phục sau phẫu thuật[102] hoặc từng trải qua xạ trị, hóa trị, hay chăm sóc giảm nhẹ.[103] Tập thể dục trước phẫu thuật giúp cải thiện kết quả.[104] Các hoạt động phục hồi chức năng ở nhà có thể củng cố tiến trình phục hồi sau chữa trị.[103]
Phẫu thuật
Nếu kiểm tra xác nhận ung thư phổi không tế bào nhỏ, giai đoạn sẽ được đánh giá để xem có thể áp dụng phẫu thuật hay không. Chụp cắt lớp phát positron (PET), chụp cắt lớp vi tính (CT), và các xét nghiệm không xâm lấn là công cụ kiểm nghiệm.[1][105] Chỉ áp dụng PET-CT thì chưa đủ độ chính xác[105] nên hạch bạch huyết trung thất có thể được lấy mẫu để hỗ trợ đánh giá giai đoạn nếu thấy nghi ngờ. Kỹ thuật để làm việc này gồm chọc kim qua thành ngực, chọc kim qua phế quản, siêu âm nội soi cùng chọc kim, nội soi trung thất, và nội soi ngực.[106] Xét nghiệm máu và kiểm thử chức năng hô hấp giúp đánh giá thể trạng bệnh nhân có đạt yêu cầu để phẫu thuật hay không.[15] Nếu phát hiện dự trữ hô hấp kém thì có thể không phẫu thuật được.[1]
Ở phần lớn các ca ung thư phổi không tế bào nhỏ giai đoạn sớm, loại bỏ thùy phổi là một phương án phẫu thuật. Với người không phù hợp để cắt bỏ hoàn toàn thùy thì có thể cắt một phần nhỏ hơn (cắt nêm). Tuy nhiên cắt nêm có nguy cơ tái phát cao hơn cắt thùy. Cận xạ trị dùng iod phóng xạ tại rìa vùng cắt nêm có thể làm giảm rủi ro tái phát. Cắt bỏ cả lá phổi là hiếm gặp.[107] Cắt thùy nội soi có video hỗ trợ là một cách thức phẫu thuật giảm thiểu xâm lấn, đạt hiệu quả tương tự cắt thùy mở thông thường và ít đau ốm hậu phẫu.[108][109]
Với ung thư phổi tế bào nhỏ thì hóa trị và xạ trị thường được sử dụng.[110] Tuy nhiên vai trò của phẫu thuật ở ung thư phổi tế bào nhỏ đang được xem xét lại. Phẫu thuật có thể cải thiện kết quả khi kết hợp cùng hóa trị và xạ trị ở giai đoạn đầu của bệnh.[111]
Chưa rõ cắt bỏ phổi cho bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn I - IIA có hiệu quả, tuy nhiên chứng cứ yếu gợi ý kết hợp cắt phổi và phẫu tích hạch bạch huyết trung thất hoàn toàn có thể cải thiện cơ hội sống so với cắt phổi và lấy mẫu hạch trung thất (không phẫu tích hoàn toàn).[112]
Xạ trị
Xạ trị thường đi kèm với hóa trị và có thể được dùng để chữa cho người mắc ung thư phổi không tế bào nhỏ mà không phẫu thuật được.[113] Hình thức xạ trị cường độ cao này gọi là xạ trị triệt căn.[114] Một cải tiến của kỹ thuật là xạ trị gia tốc đa phân liều liên tục (CHART), ở đó một liều xạ trị cao được cấp trong thời gian ngắn.[115] Xạ trị ngực bổ trợ hậu phẫu nhìn chung không nên dùng sau phẫu thuật có ý định chữa ung thư phổi không tế bào nhỏ.[116] Việc làm này có thể có lợi cho một số người có hạch bạch huyết trung thất bị liên lụy.[117]
Với những ca ung thư phổi tế bào nhỏ có tiềm năng chữa trị, xạ trị ngực thường được khuyến cáo kết hợp hóa trị.[6] Chưa rõ thời gian lý tưởng để thực hiện những liệu pháp này (xạ trị hay hóa trị vào lúc nào là tốt nhất).[118]
Nếu ung thư phát triển chặn mất một đoạn phế quản ngắn, cận xạ trị (xạ trị trong) có thể được thực hiện thẳng vào đường thở để mở đường. So với xạ trị chiếu ngoài thì cận xạ trị giúp giảm thời gian điều trị và thời gian phơi nhiễm bức xạ cho nhân viên y tế.[119] Tuy nhiên bằng chứng không hẳn cho thấy xạ trị trong kết hợp xạ trị ngoài có hiệu quả hơn là chỉ xạ trị ngoài.[120]
Chiếu xạ sọ dự phòng (PCI) là một kiểu xạ trị não nhằm làm giảm nguy cơ di căn.[121] PCI hiệu quả nhất với ung thư phổi tế bào nhỏ. Ở giai đoạn hạn chế, PCI giúp tăng tỷ lệ sống 3 năm từ 15% đến 20% còn ở giai đoạn lan rộng giúp tăng tỷ lệ sống một năm từ 13% đến 27%.[122] Không rõ phẫu thuật có hiệu quả hơn xạ phẫu ở người bị ung thư phổi không tế bào nhỏ mà có một điểm di căn não hay không.[123]
Tiến bộ gần đây trong xác định mục tiêu và hình ảnh y khoa đã dẫn tới sự phát triển của xạ trị lập thể trong điều trị ung thư phổi giai đoạn sớm. Ở hình thức xạ trị này, những liều cao được phân phát qua một số lần nhờ các kỹ thuật định vị lập thể. Đối tượng chủ yếu được áp dụng là bệnh nhân không nên phẫu thuật do có bệnh lý đi kèm.[124]
Các liều bức xạ nhỏ hơn vào ngực có thể được dùng để khống chế triệu chứng cho cả ung thư phổi không tế bào nhỏ và tế bào nhỏ (xạ trị giảm nhẹ).[125][126] Sử dụng liều lượng cao hơn trong chăm sóc giảm nhẹ không giúp kéo dài thêm sự sống.[126]
Hóa trị
Chế độ hóa trị tùy thuộc vào kiểu u.[6] Kể cả ở giai đoạn tương đối sớm, ung thư phổi tế bào nhỏ vẫn được điều trị chủ yếu bằng hóa trị và xạ trị.[127] Cisplatin và etoposide được dùng phổ biến nhất kết hợp với carboplatin, gemcitabine, paclitaxel, vinorelbine, topotecan, và irinotecan.[128][129][130] Ở ung thư phổi không tế bào nhỏ giai đoạn muộn, hóa trị cải thiện cơ hội sống và là biện pháp chữa trị hàng đầu với điều kiện bệnh nhân đủ sức khỏe.[131] Thường có hai loại thuốc được dùng, một hay chứa platin (cisplatin hoặc carboplatin). Thuốc, hợp chất chứa platin, hay liệu pháp platin không tỏ ra có hiệu quả kéo dài sự sống hơn các thuốc không platin và có thể dẫn đến rủi ro cao xuất hiện các tác dụng phụ nghiêm trọng như buồn nôn, nôn mửa, thiếu máu và giảm tiểu cầu,[132] đặc biệt ở người trên 70 tuổi.[133] Chưa có đủ bằng chứng để xác minh phương pháp hóa trị nào là tốt nhất.[132] Cũng không rõ hóa trị đợt hai cho bệnh nhân ung thư phổi không tế bào nhỏ khi đợt đầu không thành công có lợi hay hại.[134]
Hóa trị bổ trợ dùng sau phẫu thuật trị bệnh để cải thiện kết quả. Ở ung thư phổi không tế bào nhỏ, mẫu hạch bạch huyết lân cận được lấy trong lúc phẫu thuật để hỗ trợ phân giai đoạn. Khi xác nhận bệnh ở giai đoạn II hoặc III, hóa trị bổ trợ (kèm xạ trị hậu phẫu hoặc không) giúp tăng tỷ lệ sống 5 năm thêm 4%.[135][136][137] Vinorelbine kết hợp cisplatin hiệu quả hơn những chế độ cũ.[136] Thử nghiệm lâm sàng không chứng minh rõ ràng lợi ích của hóa trị bổ trợ đối với bệnh nhân ung thư giai đoạn IB.[138] Hóa trị tiền phẫu ở ung thư phổi không tế bào nhỏ mà cắt bỏ được có thể cải thiện kết quả.[139][140]
Tham khảo
- ↑ a b c d e f g h i j k l m n o p q r s t u v w Horn L, Lovly CM (2018), "Chapter 74: Neoplasms of the lung", trong Jameson JL, Fauci AS, Kasper DL, Hauser SL, Longo DL, Loscalzo J (bt.), Harrison's Principles of Internal Medicine (lxb. 20th), McGraw-Hill, ISBN 978-1259644030
- ↑ a b c d "Surveillance, Epidemiology and End Results Program", National Cancer Institute, lưu trữ từ tài liệu gốc 4 tháng 3 2016, truy cập 5 tháng 3 2016
- ↑ a b c "Lung Cancer—Patient Version", NCI, 1 tháng 1 1980, lưu trữ từ tài liệu gốc 9 tháng 3 2016, truy cập 5 tháng 3 2016
- ↑ a b c d e f g h Alberg AJ, Brock MV, Samet JM (2016), "Chapter 52: Epidemiology of lung cancer", Murray & Nadel's Textbook of Respiratory Medicine (lxb. 6th), Saunders Elsevier, ISBN 978-1-4557-3383-5
- ↑ a b c O'Reilly KM, Mclaughlin AM, Beckett WS, Sime PJ (tháng 3 năm 2007), "Asbestos-related lung disease", American Family Physician, 75 (5): 683–8, PMID 17375514, lưu trữ từ tài liệu gốc 29 tháng 9 2007
- ↑ a b c d e f g h i j k l Lu C, Onn A, Vaporciyan AA, et al. (2010), "Chapter 78: Cancer of the Lung", Holland-Frei Cancer Medicine (lxb. 8th), People's Medical Publishing House, ISBN 978-1-60795-014-1
- ↑ a b c d e f g h Lung Carcinoma: Tumors of the Lungs, Merck Manual Professional Edition, Online edition, lưu trữ từ tài liệu gốc 16 tháng 8 2007, truy cập 15 tháng 8 2007
- ↑ a b "Japanese Medical Center Finds Five-Year Survival Rate for Cancer Is 66.4%", nippon.com, truy cập ngày 2 tháng 2 năm 2020
- ↑ a b "Lung Cancer 2020: Epidemiology, Etiology, and Prevention", ScienDirect, 41 (1): 1–24, tháng 3 năm 2020, doi:10.1016/j.ccm.2019.10.001, PMID 32008623
- ↑ Falk S, Williams C (2010), "Chapter 1", Lung Cancer—the facts (lxb. 3rd), Oxford University Press, tr. 3–4, ISBN 978-0-19-956933-5
- ↑ a b World Cancer Report 2014, World Health Organization, 2014, tr. Chapter 5.1, ISBN 978-92-832-0429-9
- ↑ Thun MJ, Hannan LM, Adams-Campbell LL, Boffetta P, Buring JE, Feskanich D, et al. (tháng 9 năm 2008), "Lung cancer occurrence in never-smokers: an analysis of 13 cohorts and 22 cancer registry studies", PLOS Medicine, 5 (9): e185, doi:10.1371/journal.pmed.0050185, PMC 2531137, PMID 18788891
- ↑ Carmona RH (27 tháng 6 2006), The Health Consequences of Involuntary Exposure to Tobacco Smoke: A Report of the Surgeon General, Publications and Reports of the Surgeon General, U.S. Department of Health and Human Services, lưu trữ từ tài liệu gốc 15 tháng 2 2017,
Secondhand smoke exposure causes disease and premature death in children and adults who do not smoke.
Retrieved 2014-06-16 - ↑ "Tobacco Smoke and Involuntary Smoking" (PDF), IARC Monographs on the Evaluation of Carcinogenic Risks to Humans, WHO International Agency for Research on Cancer, 83, 2004, lưu trữ (PDF) từ tài liệu gốc 13 tháng 8 2015,
There is sufficient evidence that involuntary smoking (exposure to secondhand or 'environmental' tobacco smoke) causes lung cancer in humans. ... Involuntary smoking (exposure to secondhand or 'environmental' tobacco smoke) is carcinogenic to humans (Group 1).
- ↑ a b c d e Collins LG, Haines C, Perkel R, Enck RE (tháng 1 năm 2007), "Lung cancer: diagnosis and management", American Family Physician, 75 (1): 56–63, PMID 17225705, lưu trữ từ tài liệu gốc 29 tháng 9 2007
- ↑ "Lung Cancer Prevention–Patient Version (PDQ®)", NCI, 4 tháng 11 2015, lưu trữ từ tài liệu gốc 9 tháng 3 2016, truy cập 5 tháng 3 2016
- ↑ Chapman S, Robinson G, Stradling J, West S, Wrightson J (2014), "Chapter 31", Oxford Handbook of Respiratory Medicine (lxb. 3rd), Oxford University Press, tr. 284, ISBN 978-0-19-870386-0
- ↑ World Cancer Report 2014, World Health Organization, 2014, tr. Chapter 1.1, ISBN 978-92-832-0429-9
- ↑ Majumder, Sadhan (2009), Stem cells and cancer (lxb. Online-Ausg.), New York: Springer, tr. 193, ISBN 978-0-387-89611-3, lưu trữ từ tài liệu gốc 18 tháng 10 2015 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênHonnorat - ↑ a b Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênajcc - ↑ Brown KM, Keats JJ, Sekulic A, et al. (2010), "Chapter 8", Holland-Frei Cancer Medicine (lxb. 8th), People's Medical Publishing House USA, ISBN 978-1-60795-014-1
- ↑ a b Hecht SS (tháng 12 năm 2012), "Lung carcinogenesis by tobacco smoke", International Journal of Cancer, 131 (12): 2724–32, doi:10.1002/ijc.27816, PMC 3479369, PMID 22945513
- ↑ Kumar V, Abbas AK, Aster JC (2013), "Chapter 5", Robbins Basic Pathology (lxb. 9th), Elsevier Saunders, tr. 199, ISBN 978-1-4377-1781-5
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênPeto - ↑ Nansseu JR, Bigna JJ (2016), "Electronic Cigarettes for Curbing the Tobacco-Induced Burden of Noncommunicable Diseases: Evidence Revisited with Emphasis on Challenges in Sub-Saharan Africa", Pulmonary Medicine, 2016: 4894352, doi:10.1155/2016/4894352, PMC 5220510, PMID 28116156Bản mẫu:CC-notice
- ↑ "Health effects of exposure to environmental tobacco smoke. California Environmental Protection Agency", Tobacco Control, 6 (4): 346–53, 1997, doi:10.1136/tc.6.4.346, PMC 1759599, PMID 9583639, lưu trữ từ tài liệu gốc 8 tháng 8 2007
- ↑ Centers for Disease Control Prevention (CDC) (tháng 12 năm 2001), "State-specific prevalence of current cigarette smoking among adults, and policies and attitudes about secondhand smoke--United States, 2000", MMWR. Morbidity and Mortality Weekly Report, 50 (49): 1101–6, PMID 11794619, lưu trữ từ tài liệu gốc 25 tháng 6 2017
- ↑ a b c Alberg AJ, Ford JG, Samet JM (tháng 9 năm 2007), "Epidemiology of lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition)", Chest, 132 (3 Suppl): 29S–55S, doi:10.1378/chest.07-1347, PMID 17873159
- ↑ Parkin DM (tháng 12 năm 2011), "2. Tobacco-attributable cancer burden in the UK in 2010", British Journal of Cancer, 105 Suppl 2 (Suppl. 2): S6–S13, doi:10.1038/bjc.2011.475, PMC 3252064, PMID 22158323
- ↑ Jaakkola MS, Jaakkola JJ (tháng 8 năm 2006), "Impact of smoke-free workplace legislation on exposures and health: possibilities for prevention", The European Respiratory Journal, 28 (2): 397–408, doi:10.1183/09031936.06.00001306, PMID 16880370
- ↑ Taylor R, Najafi F, Dobson A (tháng 10 năm 2007), "Meta-analysis of studies of passive smoking and lung cancer: effects of study type and continent", International Journal of Epidemiology, 36 (5): 1048–59, doi:10.1093/ije/dym158, PMID 17690135, lưu trữ từ tài liệu gốc 5 tháng 8 2011
- ↑ "Frequently asked questions about second hand smoke", World Health Organization, lưu trữ từ tài liệu gốc 1 tháng 1 2013, truy cập 25 tháng 7 2012
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênSchick - ↑ Greydanus DE, Hawver EK, Greydanus MM, Merrick J (tháng 10 năm 2013), "Marijuana: current concepts(†)", Frontiers in Public Health, 1 (42): 42, doi:10.3389/fpubh.2013.00042, PMC 3859982, PMID 24350211
- ↑ Owen KP, Sutter ME, Albertson TE (tháng 2 năm 2014), "Marijuana: respiratory tract effects", Clinical Reviews in Allergy & Immunology, 46 (1): 65–81, doi:10.1007/s12016-013-8374-y, PMID 23715638, S2CID 23823391
- ↑ Joshi M, Joshi A, Bartter T (tháng 3 năm 2014), "Marijuana and lung diseases", Current Opinion in Pulmonary Medicine, 20 (2): 173–9, doi:10.1097/mcp.0000000000000026, PMID 24384575, S2CID 8010781
- ↑ Tashkin DP (tháng 6 năm 2013), "Effects of marijuana smoking on the lung", Annals of the American Thoracic Society, 10 (3): 239–47, doi:10.1513/annalsats.201212-127fr, PMID 23802821
- ↑ Underner M, Urban T, Perriot J, de Chazeron I, Meurice JC (tháng 6 năm 2014), "[Cannabis smoking and lung cancer]", Revue des Maladies Respiratoires, 31 (6): 488–98, doi:10.1016/j.rmr.2013.12.002, PMID 25012035
- ↑ Choi H, Mazzone P (tháng 9 năm 2014), "Radon and lung cancer: assessing and mitigating the risk", Cleveland Clinic Journal of Medicine, 81 (9): 567–75, doi:10.3949/ccjm.81a.14046, PMID 25183848, S2CID 43418206
- ↑ Radon (Rn) Health Risks, EPA, 27 tháng 8 2013, lưu trữ từ tài liệu gốc 20 tháng 10 2008
- ↑ Schmid K, Kuwert T, Drexler H (tháng 3 năm 2010), "Radon in indoor spaces: an underestimated risk factor for lung cancer in environmental medicine", Deutsches Ärzteblatt International, 107 (11): 181–6, doi:10.3238/arztebl.2010.0181, PMC 2853156, PMID 20386676
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênEPA radon - ↑ Tobias J, Hochhauser D (2010), "Chapter 12", Cancer and its Management (lxb. 6th), Wiley-Blackwell, tr. 199, ISBN 978-1-4051-7015-4
- ↑ Davies RJ, Lee YC (2010), "18.19.3", Oxford Textbook Medicine (lxb. 5th), OUP Oxford, ISBN 978-0-19-920485-4
- ↑ Chen H, Goldberg MS, Villeneuve PJ (tháng 10–tháng 12 năm 2008), "A systematic review of the relation between long-term exposure to ambient air pollution and chronic diseases", Reviews on Environmental Health, 23 (4): 243–97, doi:10.1515/reveh.2008.23.4.243, PMID 19235364, S2CID 24481623
- ↑ Clapp RW, Jacobs MM, Loechler EL (tháng 1–tháng 3 năm 2008), "Environmental and occupational causes of cancer: new evidence 2005–2007", Reviews on Environmental Health, 23 (1): 1–37, doi:10.1515/REVEH.2008.23.1.1, PMC 2791455, PMID 18557596
- ↑ a b Lim WY, Seow A (tháng 1 năm 2012), "Biomass fuels and lung cancer", Respirology, 17 (1): 20–31, doi:10.1111/j.1440-1843.2011.02088.x, PMID 22008241
- ↑ a b Sood A (tháng 12 năm 2012), "Indoor fuel exposure and the lung in both developing and developed countries: an update", Clinics in Chest Medicine, 33 (4): 649–65, doi:10.1016/j.ccm.2012.08.003, PMC 3500516, PMID 23153607
- ↑ Yang IA, Holloway JW, Fong KM (tháng 10 năm 2013), "Genetic susceptibility to lung cancer and co-morbidities", Journal of Thoracic Disease, 5 Suppl 5 (Suppl. 5): S454–62, doi:10.3978/j.issn.2072-1439.2013.08.06, PMC 3804872, PMID 24163739
- ↑ Dela Cruz CS, Tanoue LT, Matthay RA (2015), "Chapter 109: Epidemiology of lung cancer", trong Grippi MA, Elias JA, Fishman JA, Kotloff RM, Pack AI, Senior RM (bt.), Fishman's Pulmonary Diseases and Disorders (lxb. 5th), McGraw-Hill, tr. 1673, ISBN 978-0-07-179672-9
- ↑ a b Larsen JE, Minna JD (tháng 12 năm 2011), "Molecular biology of lung cancer: clinical implications", Clinics in Chest Medicine, 32 (4): 703–40, doi:10.1016/j.ccm.2011.08.003, PMC 3367865, PMID 22054881
- ↑ Cogliano VJ, Baan R, Straif K, Grosse Y, Lauby-Secretan B, El Ghissassi F, et al. (tháng 12 năm 2011), "Preventable exposures associated with human cancers" (PDF), Journal of the National Cancer Institute, 103 (24): 1827–39, doi:10.1093/jnci/djr483, PMC 3243677, PMID 22158127, lưu trữ (PDF) từ tài liệu gốc 20 tháng 9 2012
- ↑ Cooper WA, Lam DC, O'Toole SA, Minna JD (tháng 10 năm 2013), "Molecular biology of lung cancer", Journal of Thoracic Disease, 5 Suppl 5 (Suppl. 5): S479–90, doi:10.3978/j.issn.2072-1439.2013.08.03, PMC 3804875, PMID 24163741
- ↑ Tobias J, Hochhauser D (2010), "Chapter 12", Cancer and its Management (lxb. 6th), Wiley-Blackwell, tr. 200, ISBN 978-1-4051-7015-4
- ↑ a b c d Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênNEJM-molecular - ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênAviel-Ronen - ↑ Kumar V, Abbas AK, Aster JC (2013), "Chapter 5", Robbins Basic Pathology (lxb. 9th), Elsevier Saunders, tr. 212, ISBN 978-1-4377-1781-5
- ↑ Jakopovic M, Thomas A, Balasubramaniam S, Schrump D, Giaccone G, Bates SE (tháng 10 năm 2013), "Targeting the epigenome in lung cancer: expanding approaches to epigenetic therapy", Frontiers in Oncology, 3 (261): 261, doi:10.3389/fonc.2013.00261, PMC 3793201, PMID 24130964
- ↑ Takahashi N, Chen HY, Harris IS, Stover DG, Selfors LM, Bronson RT, et al. (tháng 6 năm 2018), "Cancer Cells Co-opt the Neuronal Redox-Sensing Channel TRPA1 to Promote Oxidative-Stress Tolerance", Cancer Cell, 33 (6): 985–1003.e7, doi:10.1016/j.ccell.2018.05.001, PMC 6100788, PMID 29805077
- ↑ Vlahopoulos S, Adamaki M, Khoury N, Zoumpourlis V, Boldogh I (tháng 2 năm 2019), "Roles of DNA repair enzyme OGG1 in innate immunity and its significance for lung cancer", Pharmacology & Therapeutics, 194: 59–72, doi:10.1016/j.pharmthera.2018.09.004, PMC 6504182, PMID 30240635
- ↑ a b Mulvihill MS, Kratz JR, Pham P, Jablons DM, He B (tháng 2 năm 2013), "The role of stem cells in airway repair: implications for the origins of lung cancer", Chinese Journal of Cancer, 32 (2): 71–4, doi:10.5732/cjc.012.10097, PMC 3845611, PMID 23114089
- ↑ Powell CA, Halmos B, Nana-Sinkam SP (tháng 7 năm 2013), "Update in lung cancer and mesothelioma 2012", American Journal of Respiratory and Critical Care Medicine, 188 (2): 157–66, doi:10.1164/rccm.201304-0716UP, PMC 3778761, PMID 23855692
- ↑ Ost D (2015), "Chapter 110: Approach to the patient with pulmonary nodules", trong Grippi MA, Elias JA, Fishman JA, Kotloff RM, Pack AI, Senior RM (bt.), Fishman's Pulmonary Diseases and Disorders (lxb. 5th), McGraw-Hill, tr. 1685, ISBN 978-0-07-179672-9
- ↑ Frank L, Quint LE (tháng 3 năm 2012), "Chest CT incidentalomas: thyroid lesions, enlarged mediastinal lymph nodes, and lung nodules", Cancer Imaging, 12 (1): 41–8, doi:10.1102/1470-7330.2012.0006, PMC 3335330, PMID 22391408
- ↑ a b c d e American College of Chest Physicians; American Thoracic Society (tháng 9 năm 2013), "Five Things Physicians and Patients Should Question", Choosing Wisely: an initiative of the ABIM Foundation, American College of Chest Physicians and American Thoracic Society, lưu trữ từ tài liệu gốc 3 tháng 11 2013, truy cập 6 tháng 1 2013
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênRobbins - ↑ Subramanian J, Govindan R (tháng 2 năm 2007), "Lung cancer in never smokers: a review", Journal of Clinical Oncology, 25 (5): 561–70, doi:10.1200/JCO.2006.06.8015, PMID 17290066
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênRaz - ↑ Ferri, Fred F. (2014), Ferri's Clinical Advisor 2015 E-Book: 5 Books in 1 (trong English), Elsevier Health Sciences, tr. 708, ISBN 978-0-323-08430-7 Bỏ qua tham số chưa biết
|name-list-style=(trợ giúp) - ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênRosti - ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênSeo - ↑ Tan D, Zander DS (tháng 1 năm 2008), "Immunohistochemistry for assessment of pulmonary and pleural neoplasms: a review and update", International Journal of Clinical and Experimental Pathology, 1 (1): 19–31, PMC 2480532, PMID 18784820
- ↑ a b Connolly JL, Goldsmith JD, Wang HH, et al. (2010), "37: Principles of Cancer Pathology", Holland-Frei Cancer Medicine (lxb. 8th), People's Medical Publishing House, ISBN 978-1-60795-014-1
- ↑ 8th edition lung cancer TNM staging summary (PDF), International Association for the Study of Lung Cancer, lưu trữ từ nguyên tác (PDF) ngày 17 tháng 6 năm 2018, truy cập ngày 30 tháng 5 năm 2018
- ↑ Van Schil PE, Rami-Porta R, Asamura H (tháng 3 năm 2018), "8th TNM edition for lung cancer: a critical analysis", Annals of Translational Medicine, 6 (5): 87, doi:10.21037/atm.2017.06.45, PMC 5890051, PMID 29666810
- ↑ a b Rami-Porta R, Crowley JJ, Goldstraw P (tháng 2 năm 2009), "The revised TNM staging system for lung cancer" (PDF), Annals of Thoracic and Cardiovascular Surgery, 15 (1): 4–9, PMID 19262443, lưu trữ (PDF) từ tài liệu gốc 9 tháng 5 2012
- ↑ Dela Cruz CS, Tanoue LT, Matthay RA (tháng 12 năm 2011), "Lung cancer: epidemiology, etiology, and prevention", Clinics in Chest Medicine, 32 (4): 605–44, doi:10.1016/j.ccm.2011.09.001, PMC 3864624, PMID 22054876
- ↑ Goodman GE (tháng 11 năm 2002), "Lung cancer. 1: prevention of lung cancer", Thorax, 57 (11): 994–9, doi:10.1136/thorax.57.11.994, PMC 1746232, PMID 12403886
- ↑ McNabola A, Gill LW (tháng 2 năm 2009), "The control of environmental tobacco smoke: a policy review", International Journal of Environmental Research and Public Health, 6 (2): 741–58, doi:10.3390/ijerph6020741, PMC 2672352, PMID 19440413
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênBhutan - ↑ Pandey G (2 tháng 10 2008), Indian ban on smoking in public, BBC, lưu trữ từ tài liệu gốc 15 tháng 1 2009, truy cập 25 tháng 4 2012
- ↑ a b UN health agency calls for total ban on tobacco advertising to protect young, United Nations News service, 30 tháng 5 2008, lưu trữ từ tài liệu gốc 4 tháng 3 2016
- ↑ Gutierrez A, Suh R, Abtin F, Genshaft S, Brown K (tháng 6 năm 2013), "Lung cancer screening", Seminars in Interventional Radiology, 30 (2): 114–20, doi:10.1055/s-0033-1342951, PMC 3709936, PMID 24436526
- ↑ a b Usman Ali M, Miller J, Peirson L, Fitzpatrick-Lewis D, Kenny M, Sherifali D, Raina P (tháng 8 năm 2016), "Screening for lung cancer: A systematic review and meta-analysis", Preventive Medicine, 89: 301–314, doi:10.1016/j.ypmed.2016.04.015, PMID 27130532
- ↑ Jaklitsch MT, Jacobson FL, Austin JH, Field JK, Jett JR, Keshavjee S, et al. (tháng 7 năm 2012), "The American Association for Thoracic Surgery guidelines for lung cancer screening using low-dose computed tomography scans for lung cancer survivors and other high-risk groups", The Journal of Thoracic and Cardiovascular Surgery, 144 (1): 33–8, doi:10.1016/j.jtcvs.2012.05.060, PMID 22710039
- ↑ a b Bach PB, Mirkin JN, Oliver TK, Azzoli CG, Berry DA, Brawley OW, et al. (tháng 6 năm 2012), "Benefits and harms of CT screening for lung cancer: a systematic review", JAMA, 307 (22): 2418–29, doi:10.1001/jama.2012.5521, PMC 3709596, PMID 22610500
- ↑ a b Aberle DR, Abtin F, Brown K (tháng 3 năm 2013), "Computed tomography screening for lung cancer: has it finally arrived? Implications of the national lung screening trial", Journal of Clinical Oncology, 31 (8): 1002–8, doi:10.1200/JCO.2012.43.3110, PMC 3589698, PMID 23401434
- ↑ Manser R, Lethaby A, Irving LB, Stone C, Byrnes G, Abramson MJ, Campbell D (tháng 6 năm 2013), "Screening for lung cancer", The Cochrane Database of Systematic Reviews, 6 (6): CD001991, doi:10.1002/14651858.CD001991.pub3, PMC 6464996, PMID 23794187
- ↑ a b Moyer VA (tháng 3 năm 2014), "Screening for lung cancer: U.S. Preventive Services Task Force recommendation statement", Annals of Internal Medicine, 160 (5): 330–8, doi:10.7326/M13-2771, PMID 24378917
- ↑ a b c Fabricius P, Lange P (tháng 7–tháng 9 năm 2003), "Diet and lung cancer", Monaldi Archives for Chest Disease = Archivio Monaldi per le Malattie del Torace, 59 (3): 207–11, PMID 15065316
- ↑ Fritz H, Kennedy D, Fergusson D, Fernandes R, Doucette S, Cooley K, et al. (2011), "Vitamin A and retinoid derivatives for lung cancer: a systematic review and meta analysis", PLOS ONE, 6 (6): e21107, Bibcode:2011PLoSO...621107F, doi:10.1371/journal.pone.0021107, PMC 3124481, PMID 21738614
- ↑ Herr C, Greulich T, Koczulla RA, Meyer S, Zakharkina T, Branscheidt M, et al. (tháng 3 năm 2011), "The role of vitamin D in pulmonary disease: COPD, asthma, infection, and cancer", Respiratory Research, 12 (1): 31, doi:10.1186/1465-9921-12-31, PMC 3071319, PMID 21418564
- ↑ Alsharairi NA (tháng 3 năm 2019), "The Effects of Dietary Supplements on Asthma and Lung Cancer Risk in Smokers and Non-Smokers: A Review of the Literature", Nutrients, 11 (4): 725, doi:10.3390/nu11040725, PMC 6521315, PMID 30925812
- ↑ a b Key TJ (tháng 1 năm 2011), "Fruit and vegetables and cancer risk", British Journal of Cancer, 104 (1): 6–11, doi:10.1038/sj.bjc.6606032, PMC 3039795, PMID 21119663
- ↑ Bradbury KE, Appleby PN, Key TJ (tháng 7 năm 2014), "Fruit, vegetable, and fiber intake in relation to cancer risk: findings from the European Prospective Investigation into Cancer and Nutrition (EPIC)", The American Journal of Clinical Nutrition, 100 Suppl 1 (Suppl. 1): 394S–8S, doi:10.3945/ajcn.113.071357, PMID 24920034
- ↑ Sun Y, Li Z, Li J, Li Z, Han J (tháng 3 năm 2016), "A Healthy Dietary Pattern Reduces Lung Cancer Risk: A Systematic Review and Meta-Analysis", Nutrients, 8 (3): 134, doi:10.3390/nu8030134, PMC 4808863, PMID 26959051
- ↑ Ferrell B, Koczywas M, Grannis F, Harrington A (tháng 4 năm 2011), "Palliative care in lung cancer", The Surgical Clinics of North America, 91 (2): 403–17, ix, doi:10.1016/j.suc.2010.12.003, PMC 3655433, PMID 21419260
- ↑ Osmani L, Askin F, Gabrielson E, Li QK (tháng 10 năm 2018), "Current WHO guidelines and the critical role of immunohistochemical markers in the subclassification of non-small cell lung carcinoma (NSCLC): Moving from targeted therapy to immunotherapy", Seminars in Cancer Biology, 52 (Pt 1): 103–109, doi:10.1016/j.semcancer.2017.11.019, PMC 5970946, PMID 29183778
- ↑ a b Zeng L, Yu X, Yu T, Xiao J, Huang Y (tháng 6 năm 2019), "Interventions for smoking cessation in people diagnosed with lung cancer", The Cochrane Database of Systematic Reviews, 6: CD011751, doi:10.1002/14651858.CD011751.pub3, PMC 6554694, PMID 31173336
- ↑ Peddle-McIntyre CJ, Singh F, Thomas R, Newton RU, Galvão DA, Cavalheri V (tháng 2 năm 2019), "Exercise training for advanced lung cancer", The Cochrane Database of Systematic Reviews, 2: CD012685, doi:10.1002/14651858.CD012685.pub2, PMC 6371641, PMID 30741408
- ↑ Cavalheri V, Burtin C, Formico VR, Nonoyama ML, Jenkins S, Spruit MA, Hill K (tháng 6 năm 2019), "Exercise training undertaken by people within 12 months of lung resection for non-small cell lung cancer", The Cochrane Database of Systematic Reviews, 6: CD009955, doi:10.1002/14651858.CD009955.pub3, PMC 6571512, PMID 31204439
- ↑ a b Driessen EJ, Peeters ME, Bongers BC, Maas HA, Bootsma GP, van Meeteren NL, Janssen-Heijnen ML (tháng 6 năm 2017), "Effects of prehabilitation and rehabilitation including a home-based component on physical fitness, adherence, treatment tolerance, and recovery in patients with non-small cell lung cancer: A systematic review" (PDF), Critical Reviews in Oncology/Hematology, 114: 63–76, doi:10.1016/j.critrevonc.2017.03.031, PMID 28477748
- ↑ Sebio Garcia R, Yáñez Brage MI, Giménez Moolhuyzen E, Granger CL, Denehy L (tháng 9 năm 2016), "Functional and postoperative outcomes after preoperative exercise training in patients with lung cancer: a systematic review and meta-analysis", Interactive Cardiovascular and Thoracic Surgery, 23 (3): 486–97, doi:10.1093/icvts/ivw152, PMID 27226400
- ↑ a b Schmidt-Hansen M, Baldwin DR, Hasler E, Zamora J, Abraira V, Roqué I, Figuls M (tháng 11 năm 2014), "PET-CT for assessing mediastinal lymph node involvement in patients with suspected resectable non-small cell lung cancer", The Cochrane Database of Systematic Reviews (11): CD009519, doi:10.1002/14651858.CD009519.pub2, PMC 6472607, PMID 25393718
- ↑ Chang L, Rivera MP (2015), "Chapter 112: Clinical evaluation, diagnosis, and staging of lung cancer", trong Grippi MA, Elias JA, Fishman JA, Kotloff RM, Pack AI, Senior RM (bt.), Fishman's Pulmonary Diseases and Disorders (lxb. 5th), McGraw-Hill, tr. 1728, ISBN 978-0-07-179672-9
- ↑ Reznik SI, Smythe WR (2015), "Chapter 113: Treatment of non-small-cell lung cancer: surgery", trong Grippi MA, Elias JA, Fishman JA, Kotloff RM, Pack AI, Senior RM (bt.), Fishman's Pulmonary Diseases and Disorders (lxb. 5th), McGraw-Hill, tr. 1737–1738, ISBN 978-0-07-179672-9
- ↑ Alam N, Flores RM (tháng 7–tháng 9 năm 2007), "Video-assisted thoracic surgery (VATS) lobectomy: the evidence base", JSLS, 11 (3): 368–74, PMC 3015831, PMID 17931521
- ↑ Rueth NM, Andrade RS (tháng 6 năm 2010), "Is VATS lobectomy better: perioperatively, biologically and oncologically?", The Annals of Thoracic Surgery, 89 (6): S2107-11, doi:10.1016/j.athoracsur.2010.03.020, PMID 20493991
- ↑ Simon GR, Turrisi A (tháng 9 năm 2007), "Management of small cell lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition)", Chest, 132 (3 Suppl): 324S–339S, doi:10.1378/chest.07-1385, PMID 17873178
- ↑ Goldstein SD, Yang SC (tháng 10 năm 2011), "Role of surgery in small cell lung cancer", Surgical Oncology Clinics of North America, 20 (4): 769–77, doi:10.1016/j.soc.2011.08.001, PMID 21986271
- ↑ Manser R, Wright G, Hart D, Byrnes G, Campbell DA (tháng 1 năm 2005), "Surgery for early stage non-small cell lung cancer", The Cochrane Database of Systematic Reviews (1): CD004699, doi:10.1002/14651858.CD004699.pub2, PMID 15674959
- ↑ O'Rourke N, Roqué I, Figuls M, Farré Bernadó N, Macbeth F (tháng 6 năm 2010), "Concurrent chemoradiotherapy in non-small cell lung cancer", The Cochrane Database of Systematic Reviews (6): CD002140, doi:10.1002/14651858.CD002140.pub3, PMID 20556756
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênOTO - ↑ Hatton MQ, Martin JE (tháng 6 năm 2010), "Continuous hyperfractionated accelerated radiotherapy (CHART) and non-conventionally fractionated radiotherapy in the treatment of non-small cell lung cancer: a review and consideration of future directions", Clinical Oncology, 22 (5): 356–64, doi:10.1016/j.clon.2010.03.010, PMID 20399629
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênPORT Meta-analysis Trialists Group - ↑ Le Péchoux C (2011), "Role of postoperative radiotherapy in resected non-small cell lung cancer: a reassessment based on new data", The Oncologist, 16 (5): 672–81, doi:10.1634/theoncologist.2010-0150, PMC 3228187, PMID 21378080
- ↑ Pijls-Johannesma MC, De Ruysscher D, Lambin P, Rutten I, Vansteenkiste JF (tháng 1 năm 2005), "Early versus late chest radiotherapy for limited stage small cell lung cancer", The Cochrane Database of Systematic Reviews (1): CD004700, doi:10.1002/14651858.CD004700.pub2, PMID 15674960
- ↑ Ikushima H (tháng 2 năm 2010), "Radiation therapy: state of the art and the future", The Journal of Medical Investigation, 57 (1–2): 1–11, doi:10.2152/jmi.57.1, PMID 20299738
- ↑ Reveiz L, Rueda JR, Cardona AF (tháng 12 năm 2012), "Palliative endobronchial brachytherapy for non-small cell lung cancer", The Cochrane Database of Systematic Reviews, 12: CD004284, doi:10.1002/14651858.CD004284.pub3, PMID 23235606
- ↑ Lester JF, Coles B, Macbeth FR (tháng 4 năm 2005), "Prophylactic cranial irradiation for preventing brain metastases in patients undergoing radical treatment for non-small cell lung cancer", The Cochrane Database of Systematic Reviews (2): CD005221, doi:10.1002/14651858.CD005221, PMID 15846743
- ↑ Paumier A, Cuenca X, Le Péchoux C (tháng 6 năm 2011), "Prophylactic cranial irradiation in lung cancer", Cancer Treatment Reviews, 37 (4): 261–5, doi:10.1016/j.ctrv.2010.08.009, PMID 20934256
- ↑ Fuentes R, Bonfill X, Exposito J (tháng 1 năm 2006), "Surgery versus radiosurgery for patients with a solitary brain metastasis from non-small cell lung cancer", The Cochrane Database of Systematic Reviews (1): CD004840, doi:10.1002/14651858.CD004840.pub2, PMC 7388845, PMID 16437498
- ↑ Girard N, Mornex F (tháng 10 năm 2011), "[Stereotactic radiotherapy for non-small cell lung cancer: From concept to clinical reality. 2011 update]", Cancer Radiotherapie, 15 (6–7): 522–6, doi:10.1016/j.canrad.2011.07.241, PMID 21889901
- ↑ Fairchild A, Harris K, Barnes E, Wong R, Lutz S, Bezjak A, et al. (tháng 8 năm 2008), "Palliative thoracic radiotherapy for lung cancer: a systematic review", Journal of Clinical Oncology, 26 (24): 4001–11, doi:10.1200/JCO.2007.15.3312, PMID 18711191
- ↑ a b Stevens R, Macbeth F, Toy E, Coles B, Lester JF (tháng 1 năm 2015), Stevens R (bt.), "Palliative radiotherapy regimens for patients with thoracic symptoms from non-small cell lung cancer", The Cochrane Database of Systematic Reviews, 1: CD002143, doi:10.1002/14651858.CD002143.pub4, PMC 7017846, PMID 25586198
- ↑ Hann CL, Rudin CM (tháng 11 năm 2008), "Management of small-cell lung cancer: incremental changes but hope for the future", Oncology, 22 (13): 1486–92, PMC 4124612, PMID 19133604
- ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênMurray - ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênAzim - ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênMacCallum - ↑ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênpmid18678835 - ↑ a b Amarasena IU, Chatterjee S, Walters JA, Wood-Baker R, Fong KM (tháng 8 năm 2015), "Platinum versus non-platinum chemotherapy regimens for small cell lung cancer", The Cochrane Database of Systematic Reviews (8): CD006849, doi:10.1002/14651858.CD006849.pub3, PMC 7263420, PMID 26233609
- ↑ Santos FN, de Castria TB, Cruz MR, Riera R (tháng 10 năm 2015), "Chemotherapy for advanced non-small cell lung cancer in the elderly population", The Cochrane Database of Systematic Reviews (10): CD010463, doi:10.1002/14651858.CD010463.pub2, PMC 6759539, PMID 26482542
- ↑ Bonfill X, Serra C, Sacristán M, Nogué M, Losa F, Montesinos J (2002), "Second-line chemotherapy for non-small cell lung cancer", The Cochrane Database of Systematic Reviews (2): CD002804, doi:10.1002/14651858.CD002804, PMC 6993946, PMID 12076452
- ↑ Carbone DP, Felip E (tháng 9 năm 2011), "Adjuvant therapy in non-small cell lung cancer: future treatment prospects and paradigms", Clinical Lung Cancer, 12 (5): 261–71, doi:10.1016/j.cllc.2011.06.002, PMID 21831720
- ↑ a b Le Chevalier T (tháng 10 năm 2010), "Adjuvant chemotherapy for resectable non-small-cell lung cancer: where is it going?", Annals of Oncology, 21 Suppl 7 (Suppl. 7): vii196-8, doi:10.1093/annonc/mdq376, PMID 20943614
- ↑ Burdett S, Pignon JP, Tierney J, Tribodet H, Stewart L, Le Pechoux C, et al. (tháng 3 năm 2015), "Adjuvant chemotherapy for resected early-stage non-small cell lung cancer", The Cochrane Database of Systematic Reviews (3): CD011430, doi:10.1002/14651858.CD011430, hdl:1854/LU-7072338, PMID 25730344
- ↑ He J, Shen J, Yang C, Jiang L, Liang W, Shi X, et al. (tháng 6 năm 2015), "Adjuvant Chemotherapy for the Completely Resected Stage IB Nonsmall Cell Lung Cancer: A Systematic Review and Meta-Analysis", Medicine, 94 (22): e903, doi:10.1097/MD.0000000000000903, PMC 4616365, PMID 26039122
- ↑ NSCLC Meta-analysis Collaborative Group (tháng 5 năm 2014), "Preoperative chemotherapy for non-small-cell lung cancer: a systematic review and meta-analysis of individual participant data", Lancet, 383 (9928): 1561–71, doi:10.1016/S0140-6736(13)62159-5, PMC 4022989, PMID 24576776
- ↑ Burdett SS, Stewart LA, Rydzewska L (tháng 7 năm 2007), "Chemotherapy and surgery versus surgery alone in non-small cell lung cancer", The Cochrane Database of Systematic Reviews (3): CD006157, doi:10.1002/14651858.CD006157.pub2, PMID 17636828